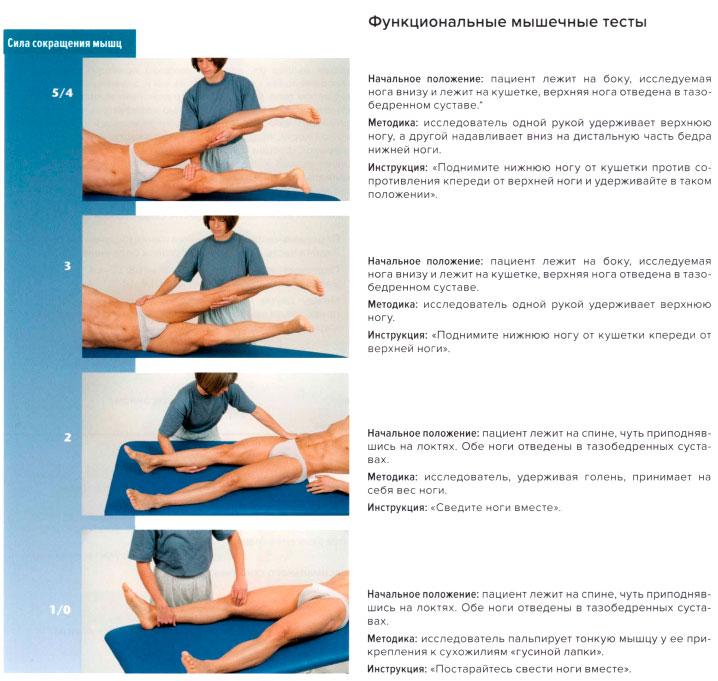
Мышцы возвышения большого пальца кисти
Содержание:
Если не сгибаются пальцы на руках
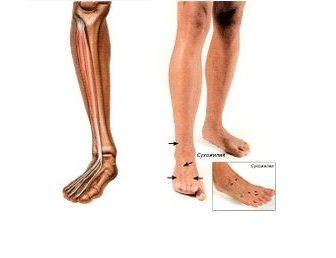
В норме пальцы человека свободно сгибаются в кулак и выпрямляются. Эта функция осуществляется благодаря двум комплектам сухожилий сгибателям (на стороне ладони) и разгибателям (на задней стороне руки). Когда не сгибаются пальцы рук, это свидетельствует о воспалении сухожилий.
Сгибатель сухожилий это гладкие белые полосы ткани, которые начинаются в предплечье и оканчиваются у запястьях и пальцах. Сухожилия проходят через тоннели, оболочка которых выстлана смазочной тканью и имеет название синовиальной оболочки.
Проблемы со сгибанием пальцев вызваны именно воспалением синовиальной оболочки, увеличением сухожилий, утолщением или сужением самой оболочки, как правило, в области ладони, ближе к пальцам.
Причины, если не сгибаются пальцы
- Стенозирующий тендовагинит. Заболевание является распространенной проблемой движения пальцев рук, особенно, когда большой палец руки не сгибается. Технически расстройство имеет описание, как «палец на курок». Стенозирующий означает сужение туннеля или трубчатой структуры (оболочки сухожилия). Тендовагинит это название воспаления сухожилия.
- Тендинит. Сухожильный отек в результате собственной склонности человека к собранию жидкости вокруг сухожилий и суставов. Это может усугубляться повторяющимися движениями или напряженной деятельностью. В этом случае изгиб пальцев (сгибатель сухожилия) становится раздраженным, вызывает боль, отек и жесткость.
- Молоткообразный палец. Это заболевание, при котором преимущественно конечный сустав пальца не выпрямляется, что вызвано повреждением сухожилия. Возникает в результате жесткого удара. В большинстве случаев лечение требует постоянного ношения шин на протяжении 6-8 недель.
- Деформация по типу бутоньерки. Возникает в результате травмы сухожилия в среднем суставе пальца. Если травму своевременно не вылечить, деформация прогрессирует и становится постоянной. При этом расстройстве чаще всего средний палец руки не сгибается.
- Артроз и виды артритов. Эти заболевания ослабляют сгибатели сухожилий и не являются следствием травмы. Расстройство возникает из-за патологий хрящевой ткани поверхностей суставов. Человек просто замечает, что плохо сгибаются пальцы рук.
Когда нужна операция
Если плохо сгибаются пальцы рук и проблема не устраняется консервативным лечением, требуется оперативное вмешательство.
Хирургические методы лечения целесообразны в таких случаях:
- сухожилия разорваны;
- большой фрагмент кости смещается от своего нормального положения;
- после шинирования состояние не улучшается.
Операция проводится в амбулаторных условиях и делается под местной анестезией. На ладони у основания пальца выполняется разрез. Хирург рассекает опухшие или плотные сухожилия, обеспечивая плавное движение пальцев.
На следующий день после операции пациент может легко использовать все пальцы. В большинстве случаев швы удаляются в течение 5 дней. Если швы находятся на внешней стороне кисти руки, они могут быть удалены на протяжении 10-14 дней.
В качестве дополнительного компонента лечения можно порекомендовать препарат Глюкозамин плас. Он повышает качественные характеристики сухожилий, помогает снять воспаление и нормализовать обмен веществ при артритах и артрозах, снижает болевые ощущения, помогает быстрее восстановиться после травм и хирургических вмешательств.
Поделись статьей с друзьями
Большой палец ноги
| Большой (I) палец стопы | |
| Большие пальцы ног (оттопыренный у левой ноги) | |
| Латинское название | hallux (digitus I) |
|---|---|
| Кровоснабжение | из подошвенной и тыльной I плюсневых артерий (ветвь подошвенной дуги латеральной подошвенной артерии), медиальная подошвенная артерия, тыльная артерия стопы |
| Венозный отток | в подошвенные и тыльные венозные дуги (поверхностные и глубокие) |
| Иннервация | медиальный подошвенный нерв (ветвь большеберцового нерва) |
| Лимфа | подколенные и поверхностные паховые лимфоузлы |
| Каталоги |
|
Большим пальцем также называют гомогенный (и также более широкий) I палец стопы (лат. hallux). У человека он не является противопоставленным остальным пальцам ступни, за исключением некоторых видов деятельности, не играет существенной роли в опорной функции стопы.
Анатомия и физиология
Обычно большой палец ноги является не только самым широким, но и самым длинным, но он может быть и короче остальных пальцев — так называемый палец Мортона (особенно заметно на статуях Александра Великого, отчего также называется «греческой стопой»).
Кости
- В норме
В отличие от других пальцев, состоящих из трёх фаланг, он состоит только из двух: проксимальной и дистальной. Представляют собой трубчатую кость с питательным каналом и отверстием. Проксимальная фаланга сочленяется суставом с I плюсневой костью, где могут быть сесамовидные кости со стороны подошвы.
Кости пальца эмбрионально вначале закладываются из хрящевой ткани. Диафиз начинает окостеневать к 3-9 месяцу внутриутробного развития, эпифизы к 1,5 — 7,5 годам, полное окостенение происходит к 11-22 годам.
Суставы и связки
- В норме
Плюсне-фаланговый сустав большого пальца стопы образуется проксимальной фалангой и I плюсневой костью, как и у других пальцев стопы шаровидный и движение в суставе возможно по двум осям: разгибание-сгибание и незначительное отведение-приведение. Межфаланговый сустав блоковидный и ограничивают движение сгибанием-разгибанием по фронтальной оси.
Суставные капсулы слегка натянутые, укреплены подошвенными и коллатеральными связками. Плюсне-фаланговый сустав вдобавок укреплён глубокой поперечной плюсневой связкой.
Иннервация
По ответной реакции большого пальца стопы на внешние механические раздражители определяют ряд свидетельствующих о поражении центральной нервной системы (такие как рефлексы Оппенгейма, Бабинского и др.).
Большой палец: тематические медиафайлы на Викискладе (большой палец ноги)
Мышцы подошвы
text_fields
text_fields
arrow_upward
На подошве мышцы покрыты очень плотной, особенно в средней части, фасцией, носящей название подошвенного апоневроза
(рис. 1.58). Последний укреплен на пяточном бугре, в области плюсны прочно сращен с кожей, а по краям стопы переходит в тонкую тыльную фасцию стопы.
От подошвенного апоневроза вглубь отходят латеральная и медиальная межмышечные перегородки. Они разделяют мышцы подошвы на три группы – медиальную, латеральную и среднюю.
Медиальную группу образуют
короткие мышцы большого пальца – сгибатель, отводящая
и приводящая
(рис. 1.58). Последняя также укрепляет поперечный свод стопы.
В латеральную группу входят
короткие мышцы V пальца.
Наиболее развита средняя группа мышц подошвы
, состоящая из короткого сгибателя пальцев, квадратной мышцы подошвы, червеобразных и межкостных мышц стопы.
Рис. 1.58. Мышцы подошвенной стороны стопы
Рис. 1.58. Мышцы подошвенной стороны стопы:
1 – червеобразные;
2 – короткий сгибатель большого пальца;
3 – сухожилие длинного сгибателя большого пальца;
4 – мышца, отводящая большой палец;
5 – подошвенный апоневроз (отрезан);
6 – короткий сгибатель пальцев;
7 – квадратная мышца подошвы;
8 – короткие мышцы V пальца;
9 – сухожилие длинной малоберцовой мышцы;
10 – мышца, приводящая большой палец
Короткий сгибатель пальцев
Короткий сгибатель пальцев (т. flexor digitorum brevis),
начинаясь от бугра пяточной кости и подошвенного апоневроза, делится на четыре брюшка (рис. 1.58). Сухожилия последних, расщепляясь на две ножки, прикрепляются на боковых поверхностях средних фаланг II–V пальцев; между ножками проходят сухожилия длинного сгибателя пальцев. Мышца сгибает пальцы и поддерживает продольный свод стопы.
Квадратная мышца подошвы
Квадратная мышца подошвы (т. quadratus plantae)
расположена под коротким сгибателем пальцев (рис. 1.58). Начинается она от пяточной кости и прикрепляется к латеральному краю сухожилия длинного сгибателя пальцев. Значение мышцы сводится к установлению продольного направления тяги длинного сгибателя пальцев, сухожильные пучки которого подходят к пальцам косо.
Червеобразные мышцы стопы
Червеобразные мышцы стопы (тт. lumbricales pedis)
в виде четырех слабых мышечных пучков начинаются от четырех сухожилий длинного сгибателя пальцев; дистально мышцы прикрепляются на медиальных краях основных фаланг II–V пальцев, частично переходя в их тыльное сухожильное растяжение. Мышцы сгибают основные фаланги, выпрямляя средние и ногтевые.
Межкостные мышцы стопы
Межкостные мышцы стопы (тт. interossei pedis) –
четыре тыльные и три подошвенные, – расположены в межплюсневых промежутках. Мышцы смещают пальцы по сагиттальной оси, т.е. приводят и отводят их.
Сухожилия длинных мышц, проходящие на подошве и тыле стопы, находятся в синовиальных влагалищах, облегчающих их скольжение. В местах прохождения под фасциальными связками сухожилия заключены в костно-фиброзные каналы и прижаты к костям. На подошвенной стороне пальцев сухожилия сгибателей, как и на пальцах руки, проходят в костно-фиброзных и синовиальных влагалищах.
Примечания
- ↑ Анатомия человека. В двух томах. Т. 1 / Под ред. Сапина М. Р. — 5-е издание, перераб. и доп. — М.: Медицина, 2001. — 604 с. (С. 186-187). ISBN 5-225-04585-5.
- Шимкевич В. М. Рука // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- ↑ Анатомия человека. В двух томах. Т. 1 / Под ред. Сапина М. Р. — 5-е издание, перераб. и доп. — М.: Медицина, 2001. — 604 с. (С. 198-207). ISBN 5-225-04585-5.
- Атлас анатомии человека: Учебное пособие. В 4 томах. Т. 1 / Синельников Р. Д., Синельников Я. Р., Синельников А. Я. — 7-е издание, перераб. — М.: РИА «Новая волна», 2009. — 344 с. (С. 98). ISBN 978-5-7864-0199-9.
- Анатомия человека: Учебник для медицинских вузов. / Под ред. Привеса М. Г. — 9-е издание, перераб. и доп. — М.: Медицина, 1985. — 672 с. (С. 130).
- ↑ Атлас анатомии человека: Учебное пособие. В 4 томах. Т. 1 / Синельников Р. Д., Синельников Я. Р., Синельников А. Я. — 7-е издание, перераб. — М.: РИА «Новая волна», 2009. — 344 с. (С. 122-132). ISBN 978-5-7864-0199-9.
- Анатомия человека. В двух томах. Т. 1 / Под ред. Сапина М. Р. — 5-е издание, перераб. и доп. — М.: Медицина, 2001. — 604 с. (С. 212, 241-244). ISBN 5-225-04585-5.
- Атлас анатомии человека: Учебное пособие. В 4 томах. Т. 1 / Синельников Р. Д., Синельников Я. Р., Синельников А. Я. — 7-е издание, перераб. — М.: РИА «Новая волна», 2009. — 344 с. (С. 160-162). ISBN 978-5-7864-0199-9.
- ↑ Анатомия человека. В двух томах. Т. 1 / Под ред. Сапина М. Р. — 5-е издание, перераб. и доп. — М.: Медицина, 2001. — 604 с. (С. 371-374, 382, 385-393). ISBN 5-225-04585-5.
- ↑ Атлас анатомии человека: Учебное пособие. В 4 томах. Т. 1 / Синельников Р. Д., Синельников Я. Р., Синельников А. Я. — 7-е издание, перераб. — М.: РИА «Новая волна», 2009. — 344 с. (С. 263-277). ISBN 978-5-7864-0199-9.
- ↑ Анатомия человека. В двух томах. Т. 1 / Под ред. Сапина М. Р. — 5-е издание, перераб. и доп. — М.: Медицина, 2001. — 604 с. (С. 197-198). ISBN 5-225-04585-5.
- Атлас анатомии человека: Учебное пособие. В 4 томах. Т. 1 / Синельников Р. Д., Синельников Я. Р., Синельников А. Я. — 7-е издание, перераб. — М.: РИА «Новая волна», 2009. — 344 с. (С. 122, 99, 115-117). ISBN 978-5-7864-0199-9.
- Анатомия человека. В двух томах. Т. 1 / Под ред. Сапина М. Р. — 5-е издание, перераб. и доп. — М.: Медицина, 2001. — 604 с. (С. 265). ISBN 5-225-04585-5.
- Атлас анатомии человека: Учебное пособие. В 4 томах. Т. 1 / Синельников Р. Д., Синельников Я. Р., Синельников А. Я. — 7-е издание, перераб. — М.: РИА «Новая волна», 2009. — 344 с. (С. 176-182). ISBN 978-5-7864-0199-9.
Примечания
- ↑ Анатомия человека. В двух томах. Т. 1 / Под ред. Сапина М. Р. — 5-е издание, перераб. и доп. — М.: Медицина, 2001. — 604 с. (С. 186-187). ISBN 5-225-04585-5.
- Шимкевич В. М. Рука // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- ↑ Анатомия человека. В двух томах. Т. 1 / Под ред. Сапина М. Р. — 5-е издание, перераб. и доп. — М.: Медицина, 2001. — 604 с. (С. 198-207). ISBN 5-225-04585-5.
- Атлас анатомии человека: Учебное пособие. В 4 томах. Т. 1 / Синельников Р. Д., Синельников Я. Р., Синельников А. Я. — 7-е издание, перераб. — М.: РИА «Новая волна», 2009. — 344 с. (С. 98). ISBN 978-5-7864-0199-9.
- Анатомия человека: Учебник для медицинских вузов. / Под ред. Привеса М. Г. — 9-е издание, перераб. и доп. — М.: Медицина, 1985. — 672 с. (С. 130).
- ↑ Атлас анатомии человека: Учебное пособие. В 4 томах. Т. 1 / Синельников Р. Д., Синельников Я. Р., Синельников А. Я. — 7-е издание, перераб. — М.: РИА «Новая волна», 2009. — 344 с. (С. 122-132). ISBN 978-5-7864-0199-9.
- Анатомия человека. В двух томах. Т. 1 / Под ред. Сапина М. Р. — 5-е издание, перераб. и доп. — М.: Медицина, 2001. — 604 с. (С. 212, 241-244). ISBN 5-225-04585-5.
- Атлас анатомии человека: Учебное пособие. В 4 томах. Т. 1 / Синельников Р. Д., Синельников Я. Р., Синельников А. Я. — 7-е издание, перераб. — М.: РИА «Новая волна», 2009. — 344 с. (С. 160-162). ISBN 978-5-7864-0199-9.
- ↑ Анатомия человека. В двух томах. Т. 1 / Под ред. Сапина М. Р. — 5-е издание, перераб. и доп. — М.: Медицина, 2001. — 604 с. (С. 371-374, 382, 385-393). ISBN 5-225-04585-5.
- ↑ Атлас анатомии человека: Учебное пособие. В 4 томах. Т. 1 / Синельников Р. Д., Синельников Я. Р., Синельников А. Я. — 7-е издание, перераб. — М.: РИА «Новая волна», 2009. — 344 с. (С. 263-277). ISBN 978-5-7864-0199-9.
- ↑ Анатомия человека. В двух томах. Т. 1 / Под ред. Сапина М. Р. — 5-е издание, перераб. и доп. — М.: Медицина, 2001. — 604 с. (С. 197-198). ISBN 5-225-04585-5.
- Атлас анатомии человека: Учебное пособие. В 4 томах. Т. 1 / Синельников Р. Д., Синельников Я. Р., Синельников А. Я. — 7-е издание, перераб. — М.: РИА «Новая волна», 2009. — 344 с. (С. 122, 99, 115-117). ISBN 978-5-7864-0199-9.
- Анатомия человека. В двух томах. Т. 1 / Под ред. Сапина М. Р. — 5-е издание, перераб. и доп. — М.: Медицина, 2001. — 604 с. (С. 265). ISBN 5-225-04585-5.
- Атлас анатомии человека: Учебное пособие. В 4 томах. Т. 1 / Синельников Р. Д., Синельников Я. Р., Синельников А. Я. — 7-е издание, перераб. — М.: РИА «Новая волна», 2009. — 344 с. (С. 176-182). ISBN 978-5-7864-0199-9.
Короткая, отводящая большой палец мышца М. abductor pollicis brevis
Располагается поверхностно с латеральной стороны возвышения большого пальца. Мышца начинается от бугристости ладьевидной кости, поперечной связки запястья и фасции предплечья. Мышечные пучки сходятся и прикрепляются к латеральной стороне основания проксимальной фаланги большого пальца кисти.
Короткая, отводящая большой палец мышца (m. abductor pollicis brevis) представлена на рис. 1.
Функция:
- отведение большого пальца;
- сгибание проксимальной фаланги большого пальца.
Рис. 1. Поверхностный слой мышц возвышения большого пальца:
1 — короткая, отводящая большой палец мышца (m. abductor pollicis brevis);
2 — короткий сгибатель большого пальца (m. flexor pollicis brevis)
Короткий сгибатель большого пальца М. flexor pollicis brevis
Лежит кнутри от предыдущей мышцы. Состоит из двух головок. Поверхностная головка начинается от поперечной связки запястья, направляется дистально, прикрепляется к наружной сесамовидной косточке пястно-фалангового сочленения большого пальца кисти. Глубокая головка начинается от трапеции, трапециевидной и головчатой костей запястья, направляется дистально, прикрепляется к двум сесамовидным косточкам пястно-фалангового сочленения большого пальца и к основанию его проксимальной фаланги.
Короткий сгибатель большого пальца кисти (m. flexor pollicis brevis) представлен на рис. 1.
Функция:
Особенности мышцы
На латыни мышца называется Musculus plantaris от того, что подошву обозначают как Planta. Еще подошвенную мышцу относят к части трехглавой мышцы голеней, кстати, благодаря тонкому сухожилию, по анатомии она сравнима с ладонной мышцей.
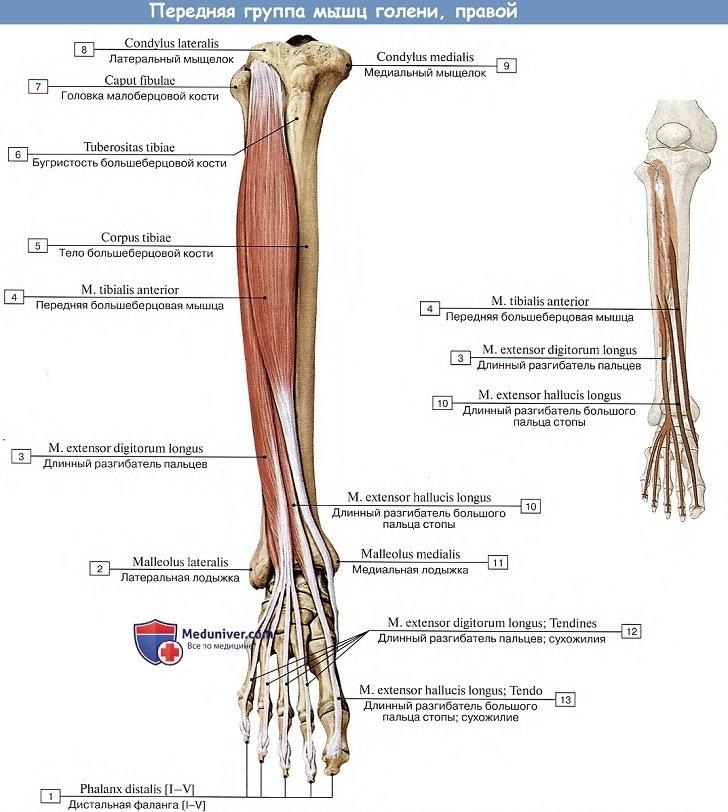
Миссия мышцы – это сгибание сустава голеностопа, а также части коленного сустава. Она принимает участие при стоянии на цыпочках, когда напряжены также подошвенные межкостные мышцы, проходящие около плюсневых костей стопы. Благодаря межкостным мышцам, происходит приведение и разведение пальцев, особенно активно они участвуют в процессе, когда сгибается большой палец стопы. К мышцам задней части голени еще приравнивают длинный сгибатель пальцев, поэтому травмирование голени приводит к невозможности нормально двигать пальцами из-за повреждения длинного сгибателя пальцев и подошвенной мышцы.
Иннервация Musculus plantaris происходит благодаря большеберцовым нервам, а функция кровоснабжения осуществляется икроножными ветвями подколенной артерии, которая, в свою очередь, является продолжением бедренной артерии.
Большой палец ноги
| Большой (I) палец стопы | |
| Большие пальцы ног (оттопыренный у левой ноги) | |
| Латинское название | hallux (digitus I) |
|---|---|
| Кровоснабжение | из подошвенной и тыльной I плюсневых артерий (ветвь подошвенной дуги латеральной подошвенной артерии), медиальная подошвенная артерия, тыльная артерия стопы |
| Венозный отток | в подошвенные и тыльные венозные дуги (поверхностные и глубокие) |
| Иннервация | медиальный подошвенный нерв (ветвь большеберцового нерва) |
| Лимфа | подколенные и поверхностные паховые лимфоузлы |
| Каталоги |
|
Большим пальцем также называют гомогенный (и также более широкий) I палец стопы (лат. hallux). У человека он не является противопоставленным остальным пальцам ступни, за исключением некоторых видов деятельности, не играет существенной роли в опорной функции стопы.
Анатомия и физиология
Обычно большой палец ноги является не только самым широким, но и самым длинным, но он может быть и короче остальных пальцев — так называемый палец Мортона (особенно заметно на статуях Александра Великого, отчего также называется «греческой стопой»).
Кости
- В норме
В отличие от других пальцев, состоящих из трёх фаланг, он состоит только из двух: проксимальной и дистальной. Представляют собой трубчатую кость с питательным каналом и отверстием. Проксимальная фаланга сочленяется суставом с I плюсневой костью, где могут быть сесамовидные кости со стороны подошвы.
Кости пальца эмбрионально вначале закладываются из хрящевой ткани. Диафиз начинает окостеневать к 3-9 месяцу внутриутробного развития, эпифизы к 1,5 — 7,5 годам, полное окостенение происходит к 11-22 годам.
Суставы и связки
- В норме
Плюсне-фаланговый сустав большого пальца стопы образуется проксимальной фалангой и I плюсневой костью, как и у других пальцев стопы шаровидный и движение в суставе возможно по двум осям: разгибание-сгибание и незначительное отведение-приведение. Межфаланговый сустав блоковидный и ограничивают движение сгибанием-разгибанием по фронтальной оси.
Суставные капсулы слегка натянутые, укреплены подошвенными и коллатеральными связками. Плюсне-фаланговый сустав вдобавок укреплён глубокой поперечной плюсневой связкой.
Иннервация
По ответной реакции большого пальца стопы на внешние механические раздражители определяют ряд свидетельствующих о поражении центральной нервной системы (такие как рефлексы Оппенгейма, Бабинского и др.).
Большой палец: тематические медиафайлы на Викискладе (большой палец ноги)
Тендинит
Распространенное заболевание, возникающее при воспалении подошвенной мышцы, – это тендинит нижних конечностей, точнее, стопы. Само заболевание связано с воспалительным процессом, приводящим к отмиранию тканей сухожилия. По статистике, чаще всего повреждаются именно подошвенные и задние большеберцовые мышцы. Болезнь развивается остро и приводит к ряду осложнений, если не начать ее вовремя лечить.
Процесс развития тендинита проявляется в разрушении ткани сухожильного аппарата, то есть начинается дистрофический процесс. Страдают этим заболеванием в пожилом возрасте, когда мышцы не выдерживают нагрузки. Со временем острое состояние болезни переходит в хронический тип, тогда человек не может полностью опираться на стопу, начинает хромать.
Причины тендинита:
- увеличение нагрузок на ноги, страдают спортсмены, которые много бегают;
- травмы ног, чаще всего это мелкое травмирование, то есть растяжения, ушибы, вывихи;
- нарушенный процесс в обмене веществ, когда отмечается нехватка кальция;
- перенесенные инфекции, затрагивающие суставы и сухожилия;
- побочные эффекты от приема некоторых лекарственных веществ или вследствие развития подагры.
Рассмотрим симптомы тендинита. В первую очередь, это появление боли, которая носит резкий характер при нагрузке и ноющий в состоянии покоя. Кстати, появление боли в состоянии покоя означает прогрессирование болезни и переход ее в хроническую форму. Кроме боли, человек ощущает щелканье или хруст в сухожилиях. Наблюдается отечность и изменения в цвете кожных покровов – они становятся гиперемированными. Повышается местно температура, со временем может прощупываться инфильтрат в месте воспаления.
Кроме голени, отечна и стопа, ее подошва. Это происходит из-за нарушения нормальной циркуляции крови в стопе, отчего возникают застойные явления.
Для лечения тендинита назначаются препараты группы НПВС, причем как в виде таблеток или инъекций, так и в виде мазей. В запущенных случаях необходим прием гормональных средств или мазей, в составе которых присутствуют гормоны. Снять воспаление позволяют физиопроцедуры, массаж. Операцию проводят, когда пораженная область сильно инфильтрирована, развивается гнойное воспаление. Будучи уже здоровым человеком, нужно беречь ногу от перегрузок, переохлаждения, заниматься ЛФК для укрепления мышц.