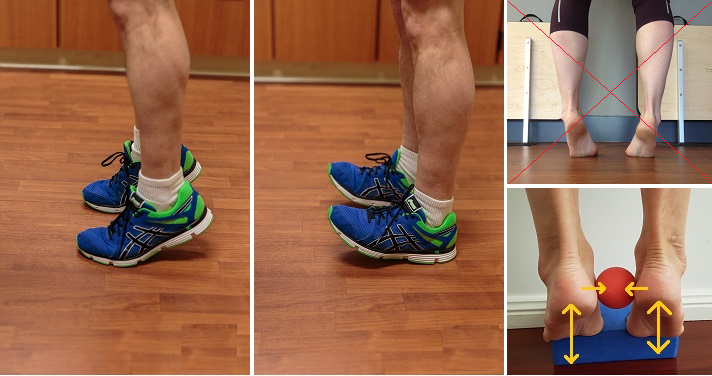
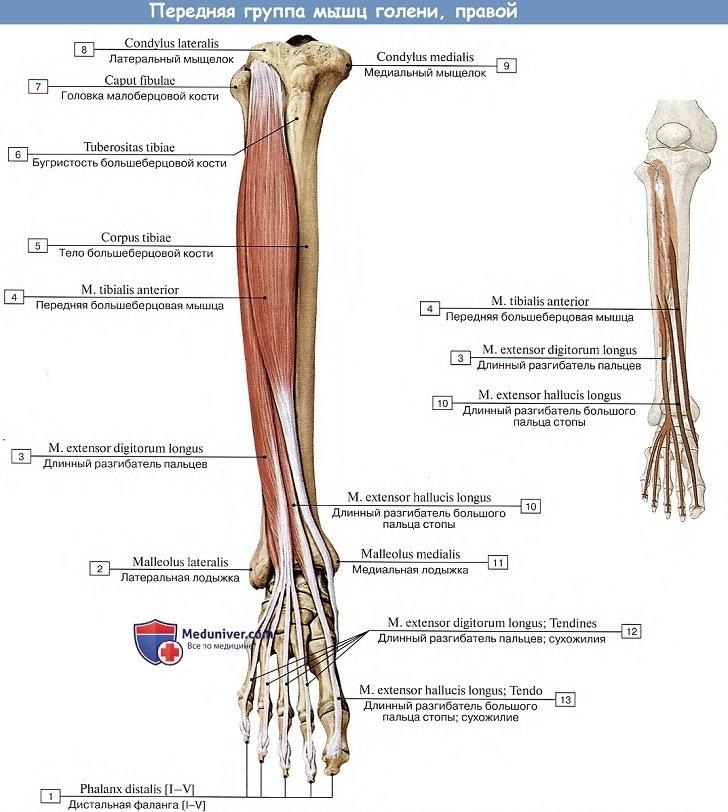
Мышцы нижних конечностей человека
Содержание:
Соединения костей таза
Соединения костей таза у человека отражают развитие этих костей в связи с меняющимися функциональными условиями в процессе филогенеза. Как уже говорилось выше, таз у четвероногих позвоночных не испытывает в силу их горизонтального положения большой нагрузки.
С переходом человека к прямохождению таз становится поддержкой для внутренностей и местом перенесения тяжести с туловища на нижние конечности, вследствие чего он испытывает на себе огромную нагрузку. Отдельные кости, соединенные хрящом, сливаются в единое костное образование — тазовую кость, так что синхондроз переходит в синостоз. Однако синхондроз на месте соединения обеих лобковых костей не переходит в синостоз, а становится симфизом.

Соединение обеих костей таза с крестцом, нуждающееся в сочетании подвижности с прочностью, приобретает форму истинного сустава — диартроза, прочно укрепленного связками (синдесмоз).
В результате в тазу человека наблюдаются все виды соединений, отражающие последовательные стадии развития скелета: синартрозы в форме синдесмозов (связки), синхондрозов (между отдельными частями тазовой кости) и синостозов (после слияния их в тазовую кость), симфиз (лобковый) и диартрозы (крестцово-подвздошный сустав). Общая подвижность между костями таза очень невелика (4—10°).
1. Крестцово-подвздошный сустав, art. sacroiliaca, относится к типу тугих суставов (амфиартроз), образован соприкасающимися между собой ушковидными суставными поверхностями крестца и подвздошной кости. Его укрепляют ligg. sacroiliaca interossea, расположенные в виде коротких пучков между tuberositas iliaca и крестцом, являющиеся одними из самых прочных связок всего человеческого тела. Они служат осью, около которой происходят движения крестцово-подвздошного сочленения.
Последнее укрепляется еще и другими связками, соединяющими крестец и подвздошную кость: спереди — ligg. sacroiliaca ventralia, сзади — ligg. sacroiliaca dorsalia, а также lig. iliolumbale, которая протянута от поперечного отростка V поясничного позвонка к crista iliaca.
Крестцово-подвздошное сочленение васкуляризуется из аа. lumbalis, iliolumbalis et sacrales laterales. Отток венозной крови происходит в одноименные вены. Отток лимфы осуществляется по глубоким лимфатическим сосудам в nodi lymphatici sacrales et lumbales. Иннервация сустава обеспечивается ветвями поясничного и крестцового сплетений.


2. Лобковый симфиз, symphysis piibica, соединяет, располагаясь по средней линии, обе лобковые кости между собой. Между обращенными друг к другу facies symphysitis этих костей, покрытыми слоем гиалинового хряща, заложена волокнисто-хрящевая пластинка, discus interpubicus, в которой обычно, начиная с 7-летнего возраста, находится узкая синовиальная щель (полусустав).
Лобковый симфиз подкреплен плотной надкостницей и связками; на верхнем крае — lig. pubicum superius и на нижнем — lig. arcuatum pubis; последняя сглаживает под симфизом угол, angulus subpubicus.

3. Lig. sacrotuberal и lig. sacrospinal — две крепкие межкостные связки, соединяющие на каждой стороне крестец с тазовой костью: первая — с tuber ischii, вторая — со spina ischiadica.
Описанные связки дополняют костный остов таза в задненижнем его отделе и превращают большую и малую седалищные вырезки в одноименные отверстия: foramen ischiadicum majus et minus.
4. Запирательная мембрана, membrana obturatoria, — фиброзная пластинка, закрывающая собой foramen obturatum таза, за исключением верхнелатерального угла этого отверстия. Прикрепляясь к краям находящегося здесь sulcus obturatorius лобковой кости, она превращает этот желобок в одноименный канал, canalis obturatorius, обусловленный прохождением запирательных сосудов и нерва.


I. Топографическая анатомия таза и промежности
1. Топография таза и его клетчаточных пространств
- Таз. Топография таза. Стенки таза.
- Стенки малого таза. Топография малого таза.
- Диафрагма таза. Топография диафрагмы таза. Строение диафрагмы таза.
- Этажи полости малого таза. Брюшинный отдел таза. Ход брюшины в мужском тазу.
- Ход брюшины в женском тазу. Дугласово пространство. Апоневроз Денонвиллье—Салищева.
- Подбрюшинный отдел таза. Париетальная тазовая фасция. Тазовая клетчатка.
- Предпузырная клетчатка. Топография позадилобкового пространства.
- Позадипузырное клетчаточное пространство. Топография позадипузырного пространства.
- Позадипрямокишечное клетчаточное пространство. Топография позадипрямокишечного пространства.
- Латеральное клетчаточное пространство. Топография латерального пространства.
- Кровеносные сосуды латерального клетчаточного пространства. Топография сосудов латерального пространства.
- Нервные сплетения бокового клетчаточного пространства малого таза. Отток лимфы от бокового пространства.
- Распространение гнойных затеков из латеральных клетчаточных пространств малого таза.
2. Топография промежности
- Топография промежности. Промежность. Строение промежности.
- Топография заднепроходной области. Заднепроходная область.
- Топография заднепроходного канала. Кровоснабжение заднепроходного канала. Иннервация заднепроходного канала.
- Топография седалищно-анальной ямки. Седалищно-анальная ямка.
3. Топография мужских органов малого таза
- Топография прямой кишки. Прямая кишка. Строение прямой кишки.
- Слои прямой кишки. Синтопия прямой кишки. Кровоснабжение прямой кишки.
- Венозный отток от прямой кишки. Иннервация прямой кишки. Отток от прямой кишки.
- Топография мочевого пузыря. Мочевой пузырь. Строение мочевого пузыря.
- Синтопия мочевого пузыря. Кровоснабжение мочевого пузыря. Иннервация мочевого пузыря.
- Топография мочеточника. Тазовые отделы мочеточников у мужчин.
- Топография простаты. Простата. Кровоснабжение простаты. Иннервация простаты. Отток лимфы от простаты.
- Топография семявыносящего протока. Тазовый отдел семявыносяшего протока.
- Топография семенных желез. Семенные железы. Кровоснабжение семенных желез.
4. Топография мочеполовой области у мужщин
- Топография мочеполовой области у мужщин. Мочеполовая область мужщин. Топография мужской промежности.
- Топография мочеполовой диафрагмы у мужщин. Мочеполовая диафрагма у мужщин.
- Топография полового члена. Половой член. Пенис.
- Топография мужского мочеиспускательного канала. Мужской мочеиспускательный канал.
- Топография мошонки. Мошонка. Кровоснабжение мошонки.
- Топография яичка. Яичко. Кровоснабжение яичка.
- Топография семенного канатика. Семенной канатик. Кровоснабжение семенного канатика.
5. Топография женских органов малого таза
- Топография прямой кишки у женщин. Прямая кишка у женщин.
- Топография мочевого пузыря у женщин. Мочевой пузырь у женщин.
- Топография мочеточников у женщин. Мочеточники у женщин.
- Топография матки. Матка. Связки матки.
- Поддерживающий аппарат матки. Подвешивающий аппарат матки. Кровоснабжение матки.
- Венозный отток от матки. Иннервация матки. Отток лимфы от матки.
- Придатки матки. Маточная труба. Кровоснабжение маточных труб.
- Топография яичника. Яичник. Кровоснабжение яичника. Иннервация яичника.
- Топография влагалища. Влагалище. Кровоснабжение влагалища. Иннервация влагалища.
6. Топография мочеполовой области у женщин
- Топография мочеполовой области женщины. Женская половая область. Топография женской промежности.
- Топография наружных женских половых органов. Наружные женские половые органы.
- Топография женской уретры. Женский мочеиспускательный канал.
Мышцы стопы
Тыльная группа
| Мышца | Функция |
|---|---|
| Короткий разгибатель пальцев | Разгибает пальцы ноги |
| Короткий разгибатель большого пальца стопы | Разгибает большой палец ноги |
Медиальная группа
| Мышца | Функция |
|---|---|
| Короткий сгибатель большого пальца стопы | Сгибает большой палец стопы |
| Мышца, приводящая большой палец стопы | Сгибает и приводит большой палец стопы |
| Отводящий мускул большого пальца | Отводит большой палец от середины подошвы |
Латеральная группа
| Мышца | Функция |
|---|---|
| Отводящий мускул V пальца | Сгибает основную фалангу малого пальца и тянет её латерально |
| Короткий сгибатель малого пальца | Сгибает основную фалангу мизинца |
Средняя группа
| Мышца | Функция |
|---|---|
| Короткий сгибатель пальцев | Сгибает пальцы ноги |
| Квадратная мышца подошвы | Установление продольного направления тяги длинного сгибателя пальцев, сухожильные пучки которого подходят к пальцам косо |
| Червеобразные мышцы стопы | Сгибают основные фаланги, выпрямляя средние и ногтевые |
| Подошвенные межкостные мышцы | Смещают пальцы по сагиттальной оси, то есть приводят и отводят их |
| Тыльные межкостные мускулы | Тыльный межкостный мускул I движет II палец в медиальном направлении; II, III, IV пальцы тянут в латеральном. Все четыре мускула сгибают основную фалангу трёх средних пальцев |
4. ВИСОЧНАЯ МЫШЦА
Височная мышца берет свое начало сразу на трех костях — лобной, теменной и височной. Височная мышца занимает почти 1/3 всей поверхности черепа и по своей форме очень напоминает веер: широкие мышечные волокна, направляясь вниз, переходят в мощное сухожилие, которое крепится к венечному отростку нижней челюсти.
Четыре жевательные мышцы на каждой стороне связаны между собой генетически (они происходят из одной жаберной дуги — мандибулярной), морфологически (все они прикрепляются к нижней челюсти, которую двигают при своих сокращениях) и функционально (они совершают жевательные движения нижней челюсти, что и определяет их расположение).
- М. masseter, жевательная мышца, начинается от нижнего края скуловой кости и скуловой дуги и прикрепляется к tuberositas masseterica и к наружной стороне ветви нижней челюсти.
- М. temporalis, височная мышца, своим широким началом занимает все пространство височной ямки черепа, доходя вверху до linea temporalis. Мышечные пучки сходятся веерообразно и образуют крепкое сухожилие, которое подходит под скуловую дугу и прикрепляется к processus coronoideus нижней челюсти.
- М. pterygoideus lateralis, латеральная крыловидная мышца, начинается от нижней поверхности большого крыла клиновидной кости и от крыловидного отростка и прикрепляется к шейке мыщелкового отростка нижней челюсти, а также к капсуле и к discus articularis височно-нижнечелюстного сустава.
- М. pterygoideus medialis, медиальная крыловидная мышца, берет начало в fossa pterygoidea крыловидного отростка и прикрепляется на медиальной поверхности угла нижней челюсти симметрично m. masseter, к одноименной бугристости.
Функция.
М. masseter, m. temporalis и m. pterygoideus medialis при открытом рте притягивают нижнюю челюсть к верхней, иначе говоря, закрывают рот. При одновременном сокращении обеих mm. pterygoidei laterales нижняя челюсть выдвигается вперед. Обратное движение производят самые задние волокна m. temporalis, идущие почти горизонтально сзади наперед.
Если m. pterygoideus lateralis сокращается только на одной стороне, то нижняя челюсть смещается вбок, в сторону, противоположную сокращающейся мышце. М. temporalis имеет отношение и к членораздельной речи, давая в процессе ее определенную установку нижней челюсти.
Травматолог
Инфекционист
Какие анализы и диагностики нужно проходить для Жевательных мышц:
Рентген челюсти
Электромиография
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Жевательных мышцах или же Вам необходим осмотр? Вы можете записаться на прием к доктору
– клиника Euro
lab
всегда к Вашим услугам! Лучшие врачи осмотрят Вас, проконсультируют, окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом
. Клиника Euro
lab
открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны . Посмотрите детальнее о всех услугах клиники на ее .
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Для этого просто необходимо по несколько раз в год проходить обследование у врача
, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации , возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой
. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на . Также зарегистрируйтесь на медицинском портале Euro
lab
, чтобы быть постоянно в курсе последних новостей и обновлений информации о Жевательных мышцах на сайте, которые будут автоматически высылаться Вам на почту.
Лечение мышечных болей в бедре
Причины, вызывающие болевые ощущения в различных группах мышц бедра, множество. Лечение, в первую очередь, должно быть направлено на устранение патологического очага – в самой мышце, суставе, позвоночнике, нервах, сосудах и внутренних органах.
Это требует проведения предварительного обследования и установления точного диагноза. В случае, если при обследовании установлено, что боли вызваны патологией в самой мышце – миозитом, растяжением и другим повреждением, проводится комплексное лечение по следующей схеме:
- Иммобилизация конечности. Обездвиживание ноги показано в острой стадии мышечной патологии, когда выражены боли и отечность. Если имеется повреждение мышцы, накладывают специальную шину – проволочную или гипсовую лонгету. В случае явлений миозита или небольшого растяжения достаточно воспользоваться специальным фиксатором ортезом;
- Обезболивающая и противовоспалительная терапия. Среди препаратов предпочтение отдают нестероидным противовоспалительным средствам, которые устраняют и болевой синдром, и воспалительные явления. Наиболее эффективными являются: Кеторол, Найз, Мелоксикам, Нимесулид и другие аналоги. В случае резко выраженного болевого синдрома применяют их в инъекциях. Для расслабления мышц и уменьшения болевого синдрома назначают спазмолитики – Мидокалм, Баклофен;
- Физиотерапевтические процедуры. Физиотерапию назначают на 2-3 сутки после повреждения, а также по стихании острого воспаления. Применяют УВЧ, ионофорез, диадинамофорез и магнитотерапию;
Этополезнознать!
- Наружные средства – мази, гели, растирки. Для локального воздействия применяют наружные средства. В острой стадии для уменьшения отека используют охлаждающие мази – Ментоловую, Эфкамон, Меновазин, Бом-Бенге. Одновременно можно использовать мази противовоспалительного и обезболивающего действия – диклофенак, индометацин, кеторол, бутадион. По стихании острых явлений переходят на мази с согревающим эффектом – Фастум-гель, Финалгон, Капсикам, Никофлекс;
- Восстановительное лечение – ЛФК, массаж. Лечебную физкультуру назначают на 3-4 день от начала заболевания или травмы, с минимальной нагрузкой и постепенным ее увеличением. К массажу приступают по стихании болевого синдрома и воспаления. Массируют всю ногу от пальцев до паха для улучшения кровообращения, расслабления и восстановления мышечной структуры.
https://youtube.com/watch?v=TCKskIxZ78k
Оказание первой помощи
В любом случае при мышечных болях в ноге больной должен быть осмотрен врачом, его нужно доставить в больницу
Важно оказать первую доврачебную помощь для облегчения состояния:
- Обездвижить ногу, используя ортез или проволочную шину;
- Дать выпить обезболивающее, спазмолитическое средство;
- Приложить холод, только если боли связаны с травмой, в остальных случаях вопрос об охлаждении или тепловых процедурах решает врач.
Народные методы лечения
Дополнительно к основному лечению болей в области бедра отдающие в ногу, можно применять средства народной медицины. Для снятия мышечных болей популярны такие рецепты:
- Горчичный компресс – смешать порошок горчицы с теплой водой, нанести на хлопчатобумажную ткань, приложить к больной поверхности, покрыть вощеной бумагой. Компресс держать по полчаса, повторять 2 раза в день;
- Редька с медом – смешать в равных частях натертую редьку, мед и растительное масло, намазать смесь на ткань, прикладывать в виде компресса на 1 час на ночь;
- Листья хрена – свежесорванные листья моют, прикладывают на кожу к месту боли, накрывают бумагой, ногу укутывают мягкой теплой тканью. Компресс можно держать до 2 часов, повторять ежедневно до снятия боли.
Чтобы не навредить здоровью, применение народных средств нужно согласовать с врачом.
Виды болевых ощущений в бедре
По своему характеру болевые ощущения могут быть различными:
- Тянущие боли чаще связаны с патологией тазобедренного сустава, позвоночника, патологией бедренной кости;
- Стреляющие боли или «прострелы» появляются при ущемлении в позвоночнике нервных корешков, идущих к бедру;
- Жгучая боль. Жжение в мышцах бедра является частым симптомом воспаления нервов бедра;
- Боль спастического характера, когда сводит мышцы бедра с сильной болью. Причинами спазмов мышц бедра могут быть заболевания – нервной системы и сосудов, нарушение обмена веществ;
- Болезненные самопроизвольные подергивания могут быть симптомом нарушения водно-электролитного обмена, невритах, при стрессовых ситуациях или после физического перенапряжения.
Нередко сильная боль в левом или правом бедре отдающая в ногу при ходьбе и движении имеет смешанный характер, и разобраться в их причине может только врач.
Почему болят мышцы задней части бедра
Боль в мышце бедра ноги сзади, может быть по многим причинам:
- Воспаление седалищного нерва;
- Повреждения мышечных структур – растяжения, разрывы;
- Избыточное напряжение мышечной структуры задней группы;
- Бурсит – воспаление суставной сумки под ягодичной мышцей;
- Миозит;
- Артроз тазобедренного сустава;
- Патология позвоночника – остеохондроз, спондилез, опухоли, травмы;
- Костная патология – туберкулез, остеомиелит.
По характеру причин мышечные боли можно разделить на первичные и вторичные. Первичные возникают при патологическом процессе в самой мышце – воспалении, повреждении и перенапряжении.
Все остальные боли имеют вторичный характер и возникают рефлекторно за счет иррадиации в область мышцы болевых ощущений из патологического очага. Задние мышечные структуры бедра разгибают ногу в тазобедренном суставе, обеспечивают ротацию голени. Поэтому их перенапряжение и повреждение возникает при избыточном сгибании и поворотах ноги.
Основной причиной вторичной боли является остеохондроз и спондилез со сдавлением нервных корешков смещающимися дисками и грыжами, костными разрастаниями.
Возникают так называемые корешковые боли в ноге от всей задней поверхности бедра до голени. В состав задней группы мышц входят двуглавая (бицепс), полусухожильная, полуперепончатая и подколенная мышцы. боль в ноге

Двуглавая
Двуглавая мышца располагается ближе к наружной поверхности бедра, состоит из 2-х головок – длинной и короткой. Длинная вверху прикрепляется к тазовой кости, короткая – к бедренной, внизу они соединяются в общее сухожилие и прикрепляются к головке малоберцовой кости голени.
Бицепс сгибает голень и разгибает бедро, при избыточных движениях может произойти растяжение.
Боли в двуглавой мышце бедра вторичного характера возникают при патологии тазобедренного сустава, органов малого таза, седалищных грыжах, патологии позвоночника и подъягодичном бурсите.
Полусухожильная
Эта мышца почти наполовину состоит из сухожилия, откуда получила свое название. Она идет от седалищного бугра и прикрепляется к большеберцовой кости, сгибает ногу в коленном суставе и разгибает в тазобедренном, пронирует голень — поворачивает внутрь.
Повреждения мышцы могут возникнуть при избыточных движениях в суставах и наружной ротации ноги.
Полусухожильная мышца бедра болит по причине ущемления или воспаления седалищного нерва. И патология самой мышцы также может проявляться синдромом ишиалгии.
Мышцы, формирующие латеральную стенку живота
1.Наружная косая мышца живота (musculus obliquus externus abdominis).
Это самая поверхностная мышца живота латеральной группы. Во время препарирования вы без труда её отыщите уже по одному этому признаку. На планшетах вы можете увидеть широкую мышцу, которая обхватывает живот в промежутке между рёбрами и тазом, словно корсет.
Я не помню, рассказывали ли я раньше про апоневрозы, но если нет, то сейчас самое время. Апоневроз — это сухожилие, которое имеет вид тонкой плоской пластины.
Как видите, наружная мышца переходит в широкий апоневроз. Апоневроз будет проходить к самому центру живота, чтобы сформировать там плотную тонкую соединительнотканную линию полоску — белую линию живота .
Начало: наружная поверхность восьми нижних рёбер. Пучки мышцы вклиниваются между зубцами передней зубчатой мышцы.
Прикрепление: волокна наружной косой мышцы направляются косо вниз и медиально, переходя в апоневроз, который, как мы уже выяснили, вплетается в белую линию живота.
Часть волокон уходит вниз и прикрепляется к костям таза. Передне-латеральные волокна крепятся к подвздошному гребню, а задне-медиальные — к лобковому бугорку. Участок апоневроза, который натянут между двумя этими точками, называется паховой связкой (ligamentum inguinale).
Функция: сокращение одной мышцы вращает туловище в противоположную сторону. Сокращение двух мышц одновременно сгибает позвоночный столб.
2.Внутренняя косая мышца живота (musculus obliqus internus abdiminis).
Эта мышца лежит вторым слоем. Её можно обнаружить, если аккуратно отогнуть волокна наружной косой мышцы живота (именно это и сделано на рисунке выше). Она очень похожа на наружную мышцу живота своим расположением.
Я решил не использовать выделение в этом случае, чтобы наружная и внутренняя косая мышцы у вас не слились.
Ещё одно отличие наружной косой мышцы от внутренней — наружная мышца живота поднимается намного выше. Наружная:
Внутренняя:
Волокна внутренней мышцы живота проходят в том же направлении, что и пучки внутренних межрёберных мышц (по Сапину). Как видите, перепутать наружные и внутренние мышцы живота весьма трудно и на планшете, и на трупном материале .
Начало: промежуточная линия подвздошного гребня и латеральная половина паховой связки;
Прикрепление: верхние пучки мышцы прикрепляются к хрящам трёх нижних рёбер. Нижние пучки переходят в апоневроз, который вплетается в уже знакомую нам белую линию живота.
Функция: сокращение одной мышцы поворачивает туловище в свою сторону. Сокращение одновременно правой и левой мышц сгибает позвоночник.
3. Поперечная мышца живота (musculus transversus abdominis).
Это самая глубокая мышца живота латеральной группы, которая лежит третьим слоем после наружной и внутренней косой мышц. Её особые приметы:
- Горизонтальное расположение пучков;
- Плавная, изогнутая линия перехода в апоневроз. Эта линия называется полулунной (linea semilunaris) или спигелиевой, на рисунке я выделил её зелёным пунктиром.
Это очень длинная мышца. Она, также как и наружная мышца живота, похожа на высокий корсет, плотно обхватывающий почти всё туловище. На рисунке ниже поперечная мышца живота закрашена в ярко-красный цвет.
На википедии я нашёл отличную картинку, на которой показано местоположение поперечной мышцы живота относительно остальных мышц живота:
Начало: внутренняя поверхность шести нижних рёбер; глубокая пластинка пояснично-грудной фасции; передняя половина губы подвздошного гребня.
Прикрепление: поперечная мышца живота переходит в апоневроз, который формирует влагалище для прямой мышцы живота, а также вплетается в белую линию живота. Самые нижние пучки вплетаются в нижние пучки внутренней косой мышцы, чтобы сформировать мышцу, поднимающую яичко.
Функция: сближает нижние отделы грудной клетки. Принимает участие в формировании внутрибрюшного давления, формирует брюшной пресс.
Латеральные мышцы живота — довольно непростая группа. Чтобы запомнить и закрепить расположение этих мышц относительно друг друга, я решил показать их на срезе в горизонтальной плоскости.
Пройдёмся по этим мышцам . Зелёным цветом я выделил наружную косую мышцу живота:
Жёлтым цветом обведён контур внутренней косой мышцы:
Теперь завершим нашу работы над латеральными мышцами живота тем, что выделим голубым цветом самую внутреннюю мышцу — поперечную мышцу живота.
Кстати, на этой схеме мы можем отметить и нашу старую знакомую — прямую мышцу живота. Она выделена оранжевым:
А теперь попробуйте найти все эти мышцы на срезе без выделений:
Мышцы бедра
Передняя группа
| Мышца | Начало | Прикрепление | Функция |
|---|---|---|---|
| Портняжная мышца | Верхняя передняя подвздошная ость | Бугристость большеберцовой кости,вплетается в фасцию голени | Сгибает ногу в тазобедренном и коленном суставах: вращает голень внутрь, а бедро — наружу |
| Четырёхглавая мышца бедра | Состоит из четырех головок: прямая мышца бедра — начинается от нижней передней подвздошной ости, надвертлужной борозды; медиальная широкая мышца бедра — начинается от медиальной губы шероховатой линии бедра; латеральная широкая мышца бедра — начинается от большого вертела, межвертельной линии и латеральной губы широкой линии бедра; промежуточная широкая мышца бедра — начинается от межвертельной линии | Все четыре головки прикрепляются к бугристости большеберцовой кости | Разгибает ногу в коленном суставе; прямая мышца, действуя отдельно, сгибает ногу в тазобедренном суставе до прямого угла |
Медиальная группа
| Мышца | Начало | Прикрепление | Функция |
|---|---|---|---|
| Гребенчатая мышца | Лобковый гребень, верхняя ветвь лобковой кости | Проксимальная часть бедренной кости (между задней поверхностью малого вертела и шероховатой линией бедра) | Сгибает ногу в тазобедренном суставе, одновременно приводя её и вращая наружу |
| Тонкая мышца | Нижняя сторона лобкового симфиза, нижняя ветвь лобковой кости | Бугристость большеберцовой кости | Приводит отведённую ногу; принимает участие в сгибании ноги в коленном суставе |
| Длинная приводящая мышца | Наружная поверхность лобковой кости (между лобковым гребнем и лобковым симфизом) | Медиальная губа шероховатой линии бедра | Приводит бедро и вращает его наружу; сгибает бедро |
| Короткая приводящая мышца | Наружная поверхность тела и нижняя ветвь лобковой кости | Шероховатая линия бедренной кости | Приводит бедро и вращает его наружу; сгибает бедро |
| Большая приводящая мышца | Седалищный бугор, ветвь седалищной кости, нижняя ветвь лобковой кости | Медиальная губа шероховатой линии | Приводит бедро и вращает его наружу; разгибает бедро |
Задняя группа
| Мышца | Начало | Прикрепление | Функция |
|---|---|---|---|
| Полусухожильная мышца | Седалищный бугор | Верхняя часть большеберцовой кости | Разгибает ногу в тазобедренном суставе и сгибает в коленном. При фиксированной конечности вместе с большой ягодичной мышцей разгибает туловище в тазобедренном суставе. При согнутом колене вращает голень внутрь |
| Полуперепончатая мышца | Седалищный бугор | Сухожилие полуперепончатой мышцы разделяется на 3 пучка, один из которых присоединяется к большеберцовой коллатеральной связке; другой образует косую подколенную связку, третий переходит в фасцию подколенной мышцы и прикрепляется к линии камбаловидной мышцы большеберцовой кости | Разгибает ногу в тазобедренном суставе и сгибает в коленном. При фиксированной конечности вместе с большой ягодичной мышцей разгибает туловище в тазобедренном суставе. При согнутом колене вращает голень внутрь |
| Двуглавая мышца бедра | Длинная головка — верхнемедиальная поверхность седалищного бугра, крестцово-подвздошной связки
Короткая головка — латеральная губа шероховатой линии, верхняя часть латерального надмыщелка, латеральная межмышечная перегородка бедра |
Головка малоберцовой кости, наружная поверхность латерального мыщелка большеберцовой кости | Разгибает ногу в тазобедренном суставе и сгибает в коленном. При фиксированной конечности вместе с большой ягодичной мышцей разгибает туловище в тазобедренном суставе. При согнутом колене вращает голень наружу |