“болезни надпочечников у женщин
Содержание:
- Основные функции
- Способы исследования
- Наиболее распространенные заболевания
- О лечении надпочечников и препаратах
- Как вызвать выброс адреналина?
- Разница между гормонами, их главные функции
- Причины заболеваний надпочечников
- Как начинается выработка адреналина?
- Кортикостероиды, что это за препараты: классификация
- Гормоны человека
- Роль АКТГ в организме женщины
- Показания к применению
- Опухоли надпочечников
- Дисфункция надпочечников
- Методы лечения
- Гормоны надпочечников
Основные функции
Функция надпочечников – производство гормонов и активных биологических веществ, которые непосредственно влияют на рост, развитие и функционирование жизненно важных органов.
Одни являются строительным материалом различных биологических веществ, другие служат для регуляции метаболических процессов в организме, третьи способствуют выработке половых гормонов.
Основное влияние надпочечников на организм — включение защитных механизмов при различных стрессовых ситуациях (синтез норадреналина и адреналина). Нарушение функции желез может привести к развитию заболеваний.
Способы исследования
Со времен открытия гормонов ученые пытаются синтезировать вещества, схожие с ними или напротив, блокаторы действия. Умелое направление воздействия помогает управлять артериальным давлением, лечить ринит, бронхиальную астму и т. д. Для пожилых людей препараты на основе функций медиатора незаменимы в лечении гипертонии, т. к. предотвращают инсульты и инфаркты.
Еще несколько десятилетий назад исследования проводились на животных. С развитием технологий удалось посмотреть, как система работает на человеческом организме в условиях разных проявлений эмоций. Эти методы позволяют наглядно показать реакции у людей в зависимости от характера, возраста, условий жизни и т. п.
Наиболее распространенные заболевания
Надпочечники – орган, который может страдать от целой группы разнообразных заболеваний.
Болезнь Иценко-Кушинга
Заболевание, при котором надпочечники синтезируют чрезмерное количество гормонов. Подвержены ему в основном женщины в возрасте от 25 до 40 лет, но встречается оно и среди мужчин. Отдельно доктора выделяют синдром Иценко-Кушинга. В случае болезни основное нарушение находится не столько в самих надпочечниках, сколько в гипоталамо-гипофизарной системе. При синдроме причиной нарушения становятся в основном именно надпочечники. Для патологии характерна высокая утомляемость, частые суицидальные мысли, лунообразное лицо, ухудшение мышечного тонуса. У женщин может нарушаться или полностью прекращаться менструация.
Для диагностики в крови определяют уровень АКТГ, ренина и кортизола. Лечение и прогноз зависят от причины, спровоцировавшей синдром. Например, если дело в опухоли, возможно ее хирургическое удаление.
Болезнь Аддисона
Редкое заболевание. Развивается в том случае, если органы работают недостаточно активно (недостаточность коры надпочечников). В первую очередь организм ощущает недостаток гормона кортизола. Синоним болезни Аддисона – бронзовая болезнь. Связано это с характерным изменением цвета кожных покровов у больного человека на бронзовый, будто он длительно находился под солнцем. Помимо изменения цвета кожи отмечаются снижение аппетита, повышенная восприимчивость к простудным болезням, приступы жажды, нарушение менструального цикла у женщин.
Диагностику болезни проводят, оценивая состояние надпочечников с помощью УЗИ, проводя тестирование на уровень кортизола. Лечение основано на заместительной терапии недостающим гормоном.
Гиперальдостеронизм
Довольно редкое заболевание, развивающееся в том случае, если надпочечники продуцируют слишком много альдостерона. Для заболевания характерны жалобы на головные боли, перебои в сердечном ритме, артериальную гипертензию, также нередки отеки. Если заболевание долго игнорировать, начнется деформация глазного дна, разовьется почечная недостаточность.
Для диагностики гиперальдостеронизма исследуют уровень альдостерона в крови и моче, измеряют уровень калия и натрия в организме
Также уделяют внимание работе ренин-ангиотензиновой системы. Для лечения назначаются глюкокортикостероиды, в некоторых случаях требуется оперативное вмешательство
Феохромоцитома
Опухолевое заболевание, при котором в кровь поступает большое количество гормонов катехоламинов. Основное проявление – гипертонические кризы, для которых характерны головные и загрудинные боли, сильное повышение артериального давления, одышка. В некоторых случаях возможно ухудшение зрения, инсульты.
Для диагностики заболевания исследуют уровень адреналина, норадреналина и дофамина в организме, рекомендуют пройти МРТ. Лечение в основном хирургическое. Если феохромоцитома диагностирована вовремя, прогноз благоприятен.
Гиперплазия коры надпочечников врожденного типа
Редкое генетическое заболевание, при котором определенные области коры надпочечников слишком увеличены в размерах, от чего нарушаются их функции. Симптомами могут быть раннее огрубение голоса, появление волос в интимной зоне раньше периода полового созревания, обезвоживание, снижение памяти, рост, не соответствующий возрасту.
Диагностику проводят на основании клинической картины и лабораторных данных. Лечение заключается в подборе индивидуальной гормональной терапии. Однако полного выздоровления добиться не удастся, так как заболевание врожденное.
О лечении надпочечников и препаратах

Симптомы могут сопровождаться паническими атаками
Лечение надпочечников у женщин зависит от заболевания. Так, при синдроме и болезни Кушинга назначают препараты, которые снижают выработку стероидов. В случае аденомы гипофиза, секретирующей АКТГ, проводят ее удаление. Также проводят облучение гипофиза, а в тяжелых случаях убирают надпочечник (с одной стороны), если речь идет о центральной причине. В случае опухоли надпочечника и вторичном гиперкортицизме поступают согласно природе опухоли – удаляют, облучают, или проводят курсы химиотерапии.
При гипокортицизме назначают пожизненную терапию, которая «замещает» нехватку гормонов. Обычно при назначении гормонов наступает резкое и быстрое улучшение состояния.
В случае гиперальдостеронизма, связанного с опухолью, она удаляется, иногда вместе с надпочечником. Если это двусторонний процесс, несвязанный с опухолью, то показано длительное лечение мочегонными, антагонистами кальция, ингибиторами АПФ.
Если диагностирована феохромоцитома, то без лечения неизбежна смерть. Нужно удалить надпочечник, в котором есть опухоль. Пока пациентка готовится к операции, назначают альфа – адреноблокаторы (доксазозин, празозин), и бета – блокаторы (пропранолол) как защиту от кризов.
Если диагностирована инциденталома, то ее удаляют при размерах свыше 6 см, а также при прогрессирующем росте, либо начавшейся гормональной активности. В случае стабильности показано наблюдение и проведение МРТ через 6, 12, и 24 месяца.
Каков итог?
Прогноз зависит от диагноза. Так, при стабильных инциденталомах можно вообще о них «забыть». А вот при феохромоцитоме, если ее не лечить, рано или поздно наступит инфаркт, инсульт, повторные инсульты на фоне гипертонических кризов, с неизбежным смертельным исходом.
А в случае своевременного лечения более 95% пациентов успешно преодолевают рубеж 5 – летней выживаемости, и лишь при злокачественной рецидивирующей форме этот процент не превышает 40%.
В общем и целом — при своевременной диагностике и лечении болезней надпочечников, прогноз почти всегда благоприятный. Лишь при обнаружении злокачественных опухолей последствия нужно рассчитывать в соответствии с онкологическими стандартами.
Метки: гормоны почки
Как вызвать выброс адреналина?
Хотя адреналин имеет эволюционную природу, люди способны искусственно провоцировать выброс адреналина. Примеры деятельности, которые могут вызывать выброс адреналина:
- Просмотр фильмов ужасов
- Прыжки с парашютом (с обрыва, с тарзанки и т.д)
- Кейдж дайвинг с акулами
- Различные опасные игры
- Рафтинг и т.п.
Ум, полный различных мыслей и беспокойства, также стимулирует тело выделять адреналин и другие гормоны, связанные со стрессом, такие как кортизол. Это особенно актуально ночью, когда в постели, в тихой и темной комнате невозможно перестать думать о конфликте, который произошел накануне, или беспокоиться о том, что будет завтра. Мозг воспринимает это как стресс, хотя реальной опасности на самом деле нет. Так что дополнительный заряд энергии, получаемый от выброса адреналина, бесполезен. Это вызывает чувство беспокойства и раздражения, лишает возможности заснуть.
Адреналин также может выделяться в ответ на громкий шум, яркий свет и высокую температуру. Просмотр телевизора, использование мобильного телефона или компьютера, громкая музыка перед сном также могут вызвать всплеск адреналина ночью.
Разница между гормонами, их главные функции
Разобравшись в том, что представляют из себя рассматриваемые элементы, и узнав, какая железа вырабатывает гормон адреналин и норэпинефрин, необходимо понять, в чем же состоит разница между этими элементами. А отличий существует несколько.
Так в чем же разница?
Отличия между норадреналином и адреналином заключаются, прежде всего, в воздействии на человеческий организм каждой из этих гормональных единиц.

Прежде всего, отметим, что резкое повышение уровня адреналина в крови имеет более тяжелые проявления, и может стать причиной серьезных отклонений. Его негативное влияние на организм проявляется повышенной раздражительностью, нервозность, агрессивностью. При этом причиняется серьезный вред сердечно-сосудистой системе.
Довольно часто можно услышать вопрос: адреналин сужает или расширяет сосуды? Данное вещество обладает сосудосуживающими свойствами, которые широко применяются в медицинской практике. Однако чрезмерное сужение кровеносных сосудов, как уже отмечалось, чревато серьезными последствиями для здоровья.
Еще один критерий, относящийся к вопросу, чем адреналин отличается от норадреналина, заключается в возможности вызывать эйфорию. Эпинефрин – вещество, которое способно приводить к такому состоянию, норэпинефрин же его никогда не вызывает. Более того, норадреналин обладает ярко выраженным косметическим эффектом, чего нельзя сказать об адреналине. Так, под его воздействием возникает румянец на щеках, и разглаживаются мелкие мимические морщинки.
Функции гормональных элементов
Как влияет адреналин на организм, каковы его главные задачи и роль? Следует сразу отметить, что функциональные особенности данного вещества и норэпинефрина схожи друг с другом, поэтому нет надобности рассматривать их по отдельности.
Итак, каковы функции адреналина заключаются в:
- сужении кровеносных сосудов;
- учащении сердцебиения;
- ускорении дыхания;
- повышении артериального давления;
- появлении тремора в верхних и нижних конечностях;
- ускорении перистальтики кишечника.
Помимо этого, действие адреналина и норэпинефрина на организм проявляется:
- доставкой в клетки и ткани организма большого количества кислорода;
- увеличением содержания глюкозы в крови;
- ускорением липидного и белкового обмена.
Поэтому, если говорить о том, что такое адреналин в крови, делаем вывод, что это гормон, который защищает организм человека от опасных последствий стрессовых и шоковых состояний. Однако его переизбыток может повлечь за собой серьезные нарушения, поэтому с таким состоянием необходимо обязательно бороться!
Причины заболеваний надпочечников
Врачи выделяют большое количество факторов, способных привести к патологии надпочечников. В первую очередь, конечно, стоит учитывать особенности наследственности. Существуют заболевания, к которым есть генетическая предрасположенность (например, болезнь Иценко-Кушинга).
Немалое влияние на надпочечники оказывает стресс. Орган помогает телу бороться со стрессовыми факторами но, вместе с тем, сам подвержен их воздействию. При постоянных негативных воздействиях рабочие слои надпочечников увеличиваются, они перестают вырабатывать гормоны в адекватных количествах.
Также доктора выделяют дополнительные причины. Среди них:
- вирусные, бактериальные и грибковые заболевания;
- заболевания других органов и систем (а особенно печени);
- наличие сердечной недостаточности;
- воспалительные процессы в почках;
- наличие процессов аутоиммунного характера в организме;
- проблемы циркуляторного характера (нарушение кровотока в надпочечнике в целом или в какой-то его области).
Чтобы лечение заболевания было эффективным, рекомендуется установить причину его развития.
Как начинается выработка адреналина?
Во время опасности организм посылает нервные импульсы в гипоталамус и гипофиз. Затем направляется гормон адреналин до надпочечников, он выделяется именно там, в мозговом веществе. Этот процесс занимает всего несколько секунд.
Когда из гипофиза и гипоталамуса подается сигнал, начинается выработка и вброс адреналина в кровеносную систему, разносящую его по всему телу. Адреналиновые клетки начинают поиск особых рецепторов, присоединяются к ним и активируют процессы, влияющие на реакции организма. После этого наше тело приходит в состояние собранности и становится готово максимально оперативно принять нужное решение и начать действовать.
Кортикостероиды, что это за препараты: классификация
В лечении используют только синтетические аналоги 2 гормонов — кортизона (гидрокортизона), и дезоксикортикостерона ацетат (ДОКСА). Это основное разделение данного класса веществ.
Также группу делят по форме выпуска:
- Для внутреннего применения.
- Растворы для ингаляций.
- Инъекционные.
- Для наружного применения — лосьоны, мази, кремы.
- В виде спреев.
В международной классификации существует градация препаратов для наружного применения по активности. Существует 4 класса, где к первому относится самые слабые мази, а к четвертому — самые активные лекарства.
| Класс | Концентрация (в процентах) | Активный ингредиент | Торговое название |
| I | От 0,5 до 1 | Преднизолон, гидрокортизон, флукортин-бутилэфир | Преднизолоновая мазь, для остальных существует множество вариантов. |
| II | От 0,05 до 0,1 | Мометазона фуарат, гидрокортизона бутират, дексаметазон, триамцинолон, бетаметазон | Декодерм, Латикорт, Локоит, Элоком, Адвантан, Топизолон, бетновейт, дерматол |
| III | ≈ 0,1 |
Бетаметазон дипропионат, дифлюкортолон,
|
Неризона, кутерид, бетновей, локоид |
| IV | От 0,05 до 0,3 | Дифлюкортолон валериат, клобетазол. |
Дермовейт, Неризона форте. |
Нередко наружные средства комбинируют с «усилителями», так добавление в мазь с кортикостероидами мочевину, увеличивается проницаемость гормона, что позволяет использовать более низкие его концентрации.
Прибавление отдельных групп (ацетат, фосфат, сукцинат) к гормонам воздействует на их усвояемость. Так фосфаты хорошо растворимы в воде и применяются для внутривенного введения, обеспечивая быстрый, но кратковременный эффект. Ацетаты уже не умеют растворятся в водной среде. Поэтому их используют как суспензию, такая форма позволят достичь более длительного действия.
Присоединение группы фтора к ГКС активирует противовоспалительное действие.
Еще одна из классификация подразделяет вещества по продолжительности активности:
- Препараты короткого действия — период полувыведения составляет от 8 до 12 часов. К ним относится природные кортикостероиды (гидрокортизон, кортизон)
- Среднего — в организме они задерживаются уже на большее время (от 18 до 36 часов). В эту группу входят преднизолон, метилпреднизолон.
- Длительного — действуют от 36 до 54 часов, обычно сюда относят гормоны с фосфатной группой — дексаметазон, бетаметазон.
Гормоны человека
Гормоны у человека вырабатываются всю жизнь.
Список наиболее важных:
| Структура | Название | Сокращение | Место синтеза | Механизм действия | Физиологическая роль |
|---|---|---|---|---|---|
| триптамин | мелатонин (N-ацетил-5-метокситриптамин) | эпифиз | Регуляция сна | ||
| триптамин | серотонин | 5-HT | энтерохромаффинные клетки | Регуляция чувствительности болевой системы, «гормон счастья» | |
| производное тирозина | тироксин | T4 | щитовидная железа | ядерный рецептор | Активация процессов метаболизма |
| производное тирозина | трийодтиронин | T3 | щитовидная железа | ядерный рецептор | Стимулирование роста и развития организма |
| производное тирозина (катехоламин) | адреналин (эпинефрин) | мозговой слой надпочечников | Мобилизация организма для устранения угрозы | ||
| производное тирозина (катехоламин) | норадреналин (норэпинефрин) | мозговой слой надпочечников | |||
| производное тирозина (катехоламин) | дофамин | DA | гипоталамус | ||
| пептид | антимюллеров гормон (ингибирующее вещество Мюллера) | АМГ | клетки Сертоли | ||
| пептид | адипонектин | жировая ткань | |||
| пептид | адренокортикотропный гормон (кортикотропин) | АКТГ | передняя доля гипофиза | цАМФ | |
| пептид | ангиотензин, ангиотензиноген | печень | IP3 | ||
| пептид | антидиуретический гормон (вазопрессин) | АДГ | гипоталамус (накапливается в задней доле гипофиза) | Снижение кровяного давления(путём сужения сосудов), снижение количества мочи путём повышения её концентрации | |
| пептид | предсердный натрийуретический пептид | АНФ | Секреторные кардиомиоциты правого предсердия сердца | цГМФ | |
| пептид | глюкозозависимый инсулинотропный полипептид | ГИП | K-клетки двенадцатиперстной и тощей кишок | ||
| пептид | кальцитонин | щитовидная железа | цАМФ | Снижение количества кальция в крови | |
| пептид | кортикотропин-высвобождающий гормон | АКГГ | гипоталамус | цАМФ | |
| пептид | холецистокинин (панкреозимин) | CCK | I-клетки двенадцатиперстной и тощей кишок | ||
| пептид | эритропоэтин | почки | |||
| пептид | фолликулостимулирующий гормон | ФСГ | передняя доля гипофиза | цАМФ | |
| пептид | гастрин | G-клетки желудка | |||
| пептид | грелин (гормон голода) | Эпсилон-клетки панкреатических островков, гипоталамус | |||
| пептид | глюкагон (антагонист инсулина) | альфа-клетки панкреатических островков | цАМФ | Стимулирует в печени превращение гликогена в глюкозу(регулирует таким образом количество глюкозы) | |
| пептид | гонадотропин-высвобождающий гормон (люлиберин) | GnRH | гипоталамус | IP3 | |
| пептид | соматотропин-высвобождающий гормон («гормон роста»-высвобождающий гормон, соматокринин) | GHRH | передняя доля гипофиза | IP3 | |
| пептид | человеческий хорионический гонадотропин | hCG, ХГЧ | плацента | цАМФ | |
| пептид | плацентарный лактоген | ПЛ, HPL | плацента | ||
| пептид | соматотропный гормон (гормон роста) | GH or hGH | передняя доля гипофиза | ||
| пептид | ингибин | ||||
| пептид | инсулин | бета-клетки панкреатических островков | Тирозинкиназа, IP3 | Стимулирует в печени превращение глюкозы в гликоген(регулирует таким образом количество глюкозы) | |
| пептид | инсулиноподобный фактор роста (соматомедин) | ИФР, IGF | Тирозинкиназа | ||
| пептид | лептин (гормон насыщения) | жировая ткань | |||
| пептид | лютеинизирующий гормон | ЛГ, LH | передняя доля гипофиза | цАМФ | |
| пептид | меланоцитстимулирующий гормон | МСГ | передняя доля гипофиза | цАМФ | |
| пептид | нейропептид Y | ||||
| пептид | окситоцин | гипоталамус (накапливается в задней доле гипофиза) | IP3 | Стимулирует лактацию и сокращающие движения матки | |
| пептид | панкреатический полипептид | PP | PP-клетки панкреатических островков | ||
| пептид | паратиреоидный гормон (паратгормон) | PTH | паращитовидная железа | цАМФ | |
| пептид | пролактин | передняя доля гипофиза | |||
| пептид | релаксин | ||||
| пептид | секретин | SCT | S-клетки слизистой оболочки тонкой кишки | ||
| пептид | соматостатин | SRIF | дельта-клетки панкреатических островков, гипоталамус | ||
| пептид | тромбопоэтин | печень, почки | |||
| пептид | тироид-стимулирующий гормон | передняя доля гипофиза | цАМФ | ||
| пептид | тиреолиберин | TRH | гипоталамус | IP3 | |
| глюкокортикоид | кортизол | кора надпочечников | прямой | ||
| минералокортикоид | альдостерон | кора надпочечников | прямой | ||
| половой стероид (андроген) | тестостерон | яички | ядерный рецептор | Регулирует развитие мужских половых признаков | |
| половой стероид (андроген) | дегидроэпиандростерон | ДГЭА | кора надпочечников | ядерный рецептор | |
| половой стероид (андроген) | андростендиол | яичники, яички | прямой | ||
| половой стероид (андроген) | дигидротестостерон | множественное | прямой | ||
| половой стероид (эстроген) | эстрадиол | фолликулярный аппарат яичников, яички | прямой | ||
| половой стероид (прогестин) | прогестерон | жёлтое тело яичников | ядерный рецептор | Регуляция менструального цикла у женщин, обеспечение секреторных изменений в эндометрии матки во время второй половины месячного женского полового цикла | |
| стерин | кальцитриол | почки | прямой | ||
| эйкозаноид | простагландины | семенная жидкость | |||
| эйкозаноид | лейкотриены | белые кровяные клетки | |||
| эйкозаноид | простациклин | эндотелий | |||
| эйкозаноид | тромбоксан | тромбоциты |
Роль АКТГ в организме женщины
Функции АКТГ
- Стимулирует образование белка и нуклеиновых кислотклеток надпочечников при длительном воздействии АКТГ. Это приводит к росту надпочечников и разрастанию их коры. Поскольку надпочечники вырабатывают ряд важных гормонов (кортизол, половые гормоны прогестерон, эстрогены, тестостерон), то их разрастание приводит к увеличению концентрации этих веществ.
- Напрямую увеличивает синтез кортизола при кратковременном воздействии АКТГ. Основная роль кортизола — мобилизовать ресурсы организма в стрессовой ситуации. Кортизол обеспечивает:
- прилив крови к мышцам, что позволяет при стрессе задействовать рефлекс «бейся или беги»;
- повышение уровня глюкозы в крови, что необходимо для улучшения работы мышц;
- оказывает противоаллергическое действие;
- оказывает обезболивающее, противовоспалительное и антистрессовое действие.
Негативные свойства кортизола
- угнетение иммунитета – снижает выработку лимфоцитов и антител;
- снижение мышечной массы из-за усиленного распада белков;
- замедление пищеварения, снижение перистальтики кишечника;
- ухудшение когнитивных способностей — мышления, запоминания, понимания, обучения, мотивации.
- Влияет на синтез минералокортикоидов – гормонов, регулирующих минеральный обмен (альдостерона, дезоксикортикостерона). Альдостерон способствует развитию воспалений и влияет на работу почек, увеличивая выделение с мочой калия и уменьшая выделение натрия. Эти минералы отвечают за способность тканей удерживать воду, увеличение количества циркулирующей крови, повышение артериального давления. Дезоксикортикостерон обладает схожими свойствами, но меньшей активностью.
- Активизирует предшественники андрогенов – дигидроэпиандростендион и андростендинон. Это приводит к повышению уровня мужских половых гормонов и может проявляться ростом волос на лице и теле, угревой сыпью, нарушением работы яичников и менструальными сбоями.
- Увеличивает синтез холистерола необходимого для постройки клеточных стенок, нервов, образования витамина D, защиты эритроцитов от вредных воздействий.
- Обладает меланоцитостимулирущим эффектом. Заставляет меланоциты производить больше пигмента меланина, определяющего цвет кожи, волос, радужки глаз.
- Воздействует на клетки головного мозга. Влияет на память мотивацию, процессы обучения. Дефицит АКТГ вызывает безучастность к окружающему, депрессии, нарушения памяти, психоз.
- Взаимодействует с другими пептидными гормонами – они взаимно увеличивают влияние друг друга на организм:
- пролактин – отвечает за рост молочных желез, образование в них молока, за торможение менструального цикла, а также снижает уровень эстрогенов; влияет на развитие вторичных половых органов;
- соматотропин – при избытке у детей может наблюдаться активный рост тела, а у взрослых способствует выведению жиров из жировых депо (подкожная жировая клетчатка) и их окислению;
- вазопрессин – влияет на тонус сосудов и кровяное давление, увеличивая объем крови в сосудах.
Регуляция синтеза АКТГ
Адренокортикотропный гормон вырабатывается железой в основании головного мозга – гипофизом, однако на его синтез влияют гипоталамус и надпочечники. Три эти железы составляют гипоталамо-гипофиз-надпочечниковую систему, отвечающую за выработку и поддержание необходимого уровня гормонов.
Уровень АКТГ в сыворотке крови регулируется посредством обратной связи. Схематически этот механизм выглядит таким образом:
- Гипоталамус анализирует уровень гормонов надпочечников – кортикостероидов.
- Гипоталамус усиливает работу гипофиза и синтез АКТГ с помощью гормона кортиколиберина.
- АКТГ воздействует на рецепторы, находящиеся на мембране клеток коры надпочечников, активируя синтез кортикостероидов.
- Высокий уровень кортикостероидных гормонов анализируется гипоталамусом, и он подавляет выработку АКТГ в гипофизе.
Сбой в работе данной системы приводит к нарушению гормонального баланса, что выражается различными заболеваниями.
Показания к применению
За что препараты кортикостероиды ценны? Отвечу, за обладание широким списком назначений
Однако, несмотря на высокую медицинскую значимость, их следует применять с осторожностью. Врачи предпочитают начинать лечение без гормональной терапии, добавляя к курсу ГКС лишь при неэффективности базисного процесса
Конечно, некоторые болезни требуют обязательного введения стеродных препаратов, но все они используются по особым схемам.
Когда применяют глюкокортикостероиды:
Воспалительные заболевания — ревматоидный артрит, васкулиты, хронический гепатит.
Недуги дыхательной системы — бронхиальная астма, обструктивная болезнь, респираторный дистресс синдром (критическое состояние, при котором наблюдается отек легких, острая гипоксия и дыхательная недостаточность).
Аутоиммунные заболевания — гломерулонефрит, ревматизм, волчанка, Болезнь Крона.
Болезни нервной системы — раннее введение при травмах спины помогает снизить риск развития осложнений. Также препараты используются при остеохондрозе (когда возникает корешковый синдром), невритах, рассеянном склерозе.
Инфекционные болезни — стероидные препараты и снижают иммунную реакцию организма, в некоторых случаях их назначают для снижения осложнений недугов. Так, ГКС используют при тяжелых пневмониях у больных СПИД чтобы снизить риск развития дыхательной недостаточности. При менингите у детей прием уменьшает неврологические осложнения.
Заболевания глаз — ирит, иридоциклит, увеит, склерит (при отсутствии инфекционной активности)
Введение ГКС требует особой осторожности, при активном бактериальном или вирусном процессе эти препараты могут маскировать распространение инфекции, что приводит к потере зрения. Обычно для глаз используют капли, мази.
Злокачественные заболевания крови — лейкозы, лимфомы.
При острых шоковых состояниях — причем применяется однократно сразу высокая доза гормона (1 грамм за одно введение).
Для лечения кожных заболеваний — дерматозы, экзема, псориаз, красный лишай, атопический дерматит.
При трансплантологии органов.
Дозировки подбираются строго индивидуально. чтобы рассчитать минимально — эффективную. Такой подход позволяет снизить развитие побочных эффектов. Введение одной дозы, даже максимальной, не может вызвать осложнений, также как и проведение короткого курса (неделя). Мини — терапию используют при не угрожающих жизни заболеваниях, тогда как тяжелые системные недуги требуют длительного введения ГКС.
Чтобы минимизировать побочное действие есть различные способы расчета схемы лечения — пульс терапия (введение большой дозы в течение 3 дней), прием лекарств короткого действия один раз в 2 дня.
Опухоли надпочечников
Бывают доброкачественными и злокачественными. Гормонально-активное образование коры железы называется феохромоцитома. Это доброкачественная опухоль, которая приводит к усиленному образованию адреналина. Болезнь проявляется устойчивым повышением артериального давления, которое не поддается коррекции лекарственными препаратами. Женщину беспокоят постоянная мышечная слабость, частые мочеиспускания, сильное потоотделение.
Злокачественные новообразования развиваются в надпочечниках редко. Они отличаются быстрым ростом, полностью нарушают деятельность железы. 90% случаев болезни заканчивается летально.
Дисфункция надпочечников
Количество гормонов, вырабатываемых надпочечниками, должно соответствовать определенному уровню, который меняется в зависимости от возраста, пола, времени суток и некоторых других факторов. При нарушении секреции этих веществ (например, если снижен уровень кортизола или гормон андроген вырабатывается в избытке), что сопровождает заболевания надпочечников, не только нарушается самочувствие, но и развиваются серьезные изменения функциональности организма.
Перечислим несколько признаков, которые могут указывать на дисфункции данных желез:
- раздражительность;
- повышенная утомляемость;
- нарушения менструального цикла;
- расстройства сна;
- выпадение волос;
- прыщи;
- отечность;
- колебания веса.
Недостаток гормонов надпочечников
Если гормоны коры надпочечников синтезируются в недостаточном количестве, это может быть связано со следующими заболеваниями:
- болезнь Аддисона;
- гемохроматоз;
- инфаркт надпочечников;
- туберкулезное поражение желез;
- амилоидоз надпочечников;
- злокачественные опухоли;
- поражение надпочечников лекарственными препаратами (интоксикация);
- аутоиммунный полиэндокринный синдром;
- врожденная гипоплазия надпочечников.

Повышенный уровень гормонов надпочечников
Если гормоны мозгового слоя надпочечников или коркового вещества выделяются в избытке, вероятные патологии, связанные с этим, могут быть таковыми:
- гиперплазия надпочечниковой коры;
- новообразования в железах;
- синдром Кона;
- синдром Иценко-Кушинга;
- гиперандрогения;
- гиперкатехоламинемия.
https://youtube.com/watch?v=halK8F91HPc
Методы лечения
Лечить надпочечники нужно после выявления причины болезни. По возможности провоцирующий фактор устраняют медикаментозным или хирургическим путем. Лечение нарушенного гормонального фона проводят по принципам заместительной терапии. Женщине назначают препараты тех гормональных веществ, выработка которых нарушилась вследствие заболевания. Принимать такие лекарства в большинстве случаев приходится пожизненно.
К симптоматическому лечению относят:
- антибиотики и противовирусные средства;
- иммуномодуляторы;
- противовоспалительные препараты;
- физиопроцедуры.
Для удаления кист и опухолевых образований требуется хирургическое вмешательство.
Гормоны надпочечников
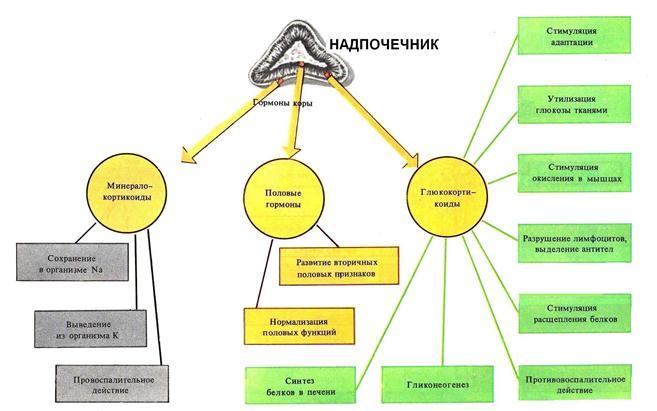 Продукция гормональных веществ является главной функцией надпочечников.
Продукция гормональных веществ является главной функцией надпочечников.
Гормоны могут различаться:
- воздействием на организм;
- биохимическим строением и исходными веществами для синтеза.
В корковом слое синтезируется три основные группы гормонов:
- Минералокортикоиды (альдостерон, кортикостерон, дезоксикортикостерон).
- Глюкокортикоиды (кортизол, кортизон).
- Половые гормоны (эстроген, тестостерон, 17-гидрооксипрогестерон, адреностерон, дегидроэпиандростерон, дегидроэпиандростерон сульфат).
Альдостерон
Альдостерон является натрийсберегающим гормоном, то есть он непосредственно воздействует на дистальные извитые и собирательные канальца почек. Альдостерон принимает участие в поддержании водно-электролитного гомеостаза в организме.
Он увеличивает обратный осмос ионов натрия и выделение ионов водорода и калия в почках. В случае обезвоживания из-за усиленного потоотделения или частой диареи гормон задерживает в организме натрий посредством регуляции реабсорбции в потовых железах и толстом кишечнике.
Ангиотензин-II является основным стимулятором альдостерона и возбуждает в почках юкстагломерулярные клетки при снижении систолического артериального давления до 90 мм рт. ст. и ниже.
 Функции:
Функции:
- повышение кровяного давления;
- прямое влияние на водно-солевой обмен (задержка натрия и воды, усиленное выделения калия и водорода).
Глюкокортикостероиды (кортизол и другие) вызывают различные реакции в организме:
Антистрессовую:
- обеспечение стрессоустойчивости (повышение чувствительности клеток миокарда и кровеносных и сосудов к катехоламинам, повышение кровяного давления);
- участие в координировании выработки эритроцитарных клеток в костном мозге;
- организация максимальной защитной реакции при кровопотерях, травмах, шоковом состоянии.
Воздействие на метаболические процессы:
- блокирование утилизации глюкозы;
- увеличение содержания глюкозы в крови посредством синтеза ее из аминокислот в клетках печени (глюконеогенез);
- усиление образования жиров и разрушения белков;
- восстановление содержания гликогена в мышечной ткани и печени;
- способствуют удержанию в клетках воды, натрия и хлора и выведению калия и кальция.
Антиаллергическую и противовоспалительную:
- снижение количества лейкоцитов;
- уменьшение проницаемости стенок сосудов и тканевых барьеров;
- блокирование процессов образования свободных радикалов;
- угнетение выработки аутоантител;
- торможение разрастания рубцовой ткани;
- уменьшение чувствительности клеток к серотонину, гистамину, но повышение — к адреналину.
угнетение синтеза тучных клеток, выделяющих медиаторы для поддержания аллергической реакции.

Воздействие на иммунную систему:
- угнетение деятельности лимфоидных клеток и блокирование созревания Т- и B- лимфоцитов;
- торможение выработки антител;
- угнетение выработки лимфокинов и цитокинов клетками, отвечающими за иммунитет;
- угнетение поглощения клеток лейкоцитами.
Половые гормоны
 Функции:
Функции:
- Регулируют развитие вторичных половых признаков у женщин и мужчин (определенный тип жироотложения и развития мускулатуры, формирования волосяного покрова).
- Принимают участие в процессе вынашивания плода.
- Андрогены являются строительным материалом мышц.
- Мозговое вещество осуществляет синтез адреналина и норадреналина (катехоламинов).
Катехоламины
 Подготовка организма к стрессовой ситуации. Физиологическое действие проявляется при взаимодействии с α- и β-адренорецепторами клеток (гладких мышц сосудов, сердца, бронхов, желудочно-кишечного тракта), которые участвуют в работе симпатической нервной системы, и характеризуется:
Подготовка организма к стрессовой ситуации. Физиологическое действие проявляется при взаимодействии с α- и β-адренорецепторами клеток (гладких мышц сосудов, сердца, бронхов, желудочно-кишечного тракта), которые участвуют в работе симпатической нервной системы, и характеризуется:
- учащением сердцебиения;
- расширением просвета бронхов;
- спастическим сужением артерий;
- повышением кровяного давления.
Норадреналин оказывает более сильное сосудосуживающее воздействие, но меньше влияет на сокращение мышц сердца, на гладкие мышцы бронхов и кишечника, чем адреналин.
- Влияние на метаболические процессы в клетках печени: липолиз, гликонеогенез, термогенез.
- Блокирование образования инсулина.
На выработку глюкокортикостероидов и половых гормонов в надпочечниках влияет адренокортикотропный гормон (АКТГ), синтезируемый гипофизом.
Сбой работы надпочечников приводит к патологическим реакциям организма и болезням.