Клиника повреждения нервов
Содержание:
- Причины патологии
- Невропатия надлопаточного нерва (часть I)
- Лечение поражения (невропатии) надлопаточного нерва
- Традиционная терапия
- Диагностика
- Основные методы лечения патологии
- Поперечный нерв шеи — Латеральный грудной нерв
- Диагностика
- Осложнения
- Этиология
- Признаки защемления
- Первые признаки
- Причины патологии
- Симптоматика заболевания
- Признаки защемления
Причины патологии
Самая распространенная причина поражения этого сплетения – травма, что объясняется близостью нервных пучков к подвижным структурам верхнего плечевого пояса.
Травматические повреждения
Причиной чаще является прямая травма и значительное растяжение, иногда даже до разрыва волокон. Причиной могут стать автодорожные (у мотоциклистов) или спортивные травмы. Отдельно выделяют плексит в результате родовой травмы. К другим причинам повреждения относят:
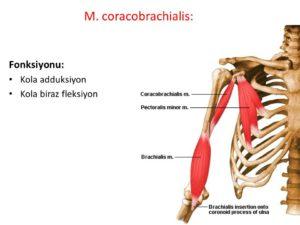
Клювовидно-плечевая мышца
- Хроническое внешнее сдавление. Возникает при ношении рюкзаков или других тяжелых грузов, особенно с одной стороны.
- Сдавление в местах анатомических сужений. Нервные пучки могут сдавливаться при прохождении между ключицей и первым ребром, в области верхнего отверстия грудной клетки, в пространстве между передней и средней лестничными мышцами. Как правило, это происходит при наличии индивидуальных анатомических особенностей скелета.
- Гиперабдукционный синдром. Под этим термином понимают сдавление сосудисто-нервного пучка между клювовидным отростком и малой грудной мышцей при резком отведении плеча в сторону (во время крепкого сна, например). Встречается этот синдром редко.
Другие причины
Речь идет об инфекции (туберкулез, бруцеллез, сифилис), нарушении обмена веществ (сахарный диабет, подагра), сдавлении опухолью, гематомой, увеличенными лимфатическими узлами, повреждении в результате проведения оперативного вмешательства (ятрогенное повреждение).
Невропатия надлопаточного нерва (часть I)
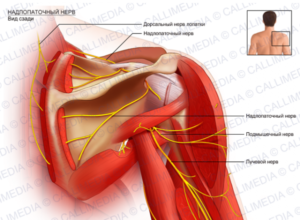
Плечевой сустав является самым подвижным суставом в теле. Из-за этого механическая поддержка и функция верхних конечностей в значительной степени зависят от окружающих мышц.
Следовательно, в этой области мягкие ткани больше подвержены травмам. Бурсит и повреждение манжеты ротатора являются распространенными диагнозами при боли в плече.
Иногда другие проблемы могут имитировать схожие симптомы, в подобных ситуациях лечение может быть неэффективным.
Повреждение или сдавливание надлопаточного нерва может легко имитировать ряд других заболеваний плеча. Из-за расположения и функции этого нерва массаж может быть полезным средством для решения проблемы. Давайте посмотрим на структуру и функцию этого нерва, про них часто забывают во время лечения.
АНАТОМИЯ
Надлопаточный нерв – относительно маленький и короткий нерв. К сожалению, он должен обойти несколько анатомических препятствий на своем пути, и эти препятствия делают нерв уязвимым при компрессии.
Надлопаточный нерв отходит от нервных корешков C5 и C6 и представляет собой смешанный периферический нерв, что означает, что он состоит как из моторных, так и сенсорных волокон.
Он обеспечивает иннервацию надостной и подостной мышцы, капсулы плечевого сустава.
После отделения от верхнего ствола плечевого сплетения нерв перемещается через верхнюю часть плеча, направляясь к верхней и боковой части лопатки. Первым анатомическим препятствием, с которым он сталкивается, является узкий проход через вырезку лопатки (изображение 2). Края вырезки лопатки могут вызвать повреждение нерва, когда он сильно натянут.
Существует небольшая связка, которая перекрывает вырезку лопатки в верхней ее части. Эта связка называется верхней поперечной лопаточной связкой. Поскольку она перекрывает лопаточную вырезку, то по существу она создает небольшое отверстие, через которое должен проходить нерв.
Верхняя поперечная лопаточная связка иногда может оссифицироваться (окостеневать), создавая еще более жесткую границу для этого узкого отверстия, через который проходит нерв. Также лопаточная вырезка может сужаться при старении.
После прохода через лопаточную вырезку расширяющиеся нервы иннервируют надостную мышцу. Некоторые из оставшихся ветвей, которые проходят через центр лопатки и спускаются ниже, могут фактически проходить через надостную мышцу. Это еще один потенциальный фактор нервного сжатия.
После прохождения лопаточной вырезки нерв совершает резкий изгиб, когда он огибает большую вырезку лопатки (изображение 3). Там, где нерв огибает жесткую костную границу большой вырезки лопатки, он уязвим для сжатия.
Почти у половины населения имеется соединительная полоска ткани, называемая нижняя поперечная связка лопатки, которая образует второй узкий туннель, в который должен пройти нерв (изображение 3). Следовательно, есть еще одна вероятность компрессии нерва.
ПАТОФИЗИОЛОГИЯ И ЭТИОЛОГИЯ
Надлопаточный нерв имеет очень мало места для дополнительного движения, когда он проходит сквозь эти анатомическими препятствиями. Нервы должны быть мобильными и способными скользить относительно смежных структур. Некоторые лопаточные движения создают значительную растягивающую нагрузку на нерв и могут приводить к его повреждению.
Растягивание и отведение заставляют нерв тереться об острые костные границы и могут вызывать нервное натяжение или сжатие. Поднятие и вращение руки также могут вызывать растяжение нерва из-за движения смежных мышц. Ряд плечевых травм, таких как: переломы ключицы или лопатки, травмы мягких тканей, разрывы манжеты ротатора также могут приводить к сжатию нерва.
Часто повторяющиеся вращательные движения могут приводить к повреждению нерва. Надлопаточная невропатия распространена во многих видах спорта. Чаще всего она встречается у волейболистов.
Надлопаточная невропатия также может вызывать другие проблемы плеча из-за биомеханической дисфункции. Компрессия нерва может вызывать атрофию надостной и подостной мышц, что затем приводит к дисфункции в механике манжеты ротатора. Подостная мышца, большая и малая круглые мышцы играют важную роль в замедлении движения руки в конце бросающего движения.
Если подостная мышца слаба из-за сжатия нерва, она не может генерировать необходимую силу, чтобы замедлить руку. Слабость задней манжеты ротатора может привести к тендинозу в пораженных сухожилиях. Когда мышцы ослаблены, большая часть нагрузки переносится в ткани суставной капсулы и может вызывать воспаление.
Продолжение статьи: Невропатия надлопаточного нерва (часть II)
Лечение поражения (невропатии) надлопаточного нерва
Лечение любого повреждения надлопаточного нерва следует начинать с консервативных мероприятий, которые продолжаются от четырёх до шести недель и заключаются в приёме противовоспалительных препаратов, ограничении активности выше головы и физиотерапии, включающей упражнения для укрепления стабилизаторов лопатки и вращательной манжеты.
Даже ганглиозные кисты остисто-гленоидной борозды могут разорбироваться самопроизвольно, однако такие пациенты должны находиться под постоянным наблюдением для контроля динамики симптомов.
Оперативное лечение показано при неэффективности консервативных мероприятий или подтверждённой при электромиографии компрессии нерва. Декомпрессия нерва способствует значительному снижению интенсивности болей, однако восстановление атрофированной мышцы прогнозировать сложно.
Оперативное лечение поражения надлопаточного нерва:
- Открытый релиз поперечной связки лопатки и остисто-гленоидной связки
- Артроскопический релиз поперечной связки лопатки
- Перкутанный релиз поперечной связки лопатки
- Устранение компрессии дистальных отделов надлопаточного нерва, развившейся в результате образования ганглиозной кисты
- Эндоскопический релиз остисто-гленоидной связки
Открытый релиз связки
Методика открытого релиза поперечной связки лопатки и остисто-гленоидной связки применяется редко. Вмешательство может быть выполнено через один кожный разрез с использованием верхнего или заднего доступов. Для его выполнения оперированная конечность драпируется операционным бельём свободно, а пациент располагается в позиции средней между положением на боку и на животе.
Традиционная терапия
Тактика лечения нейропатии подмышечного нерва разрабатывается с учетом как характера поражения, так и особенностей провоцирующего фактора.
Лечение неврита подмышечного нерва проводится с использованием противовоспалительных и обезболивающих мазей. Эти препараты временно купируют основные симптомы. Дополнительно назначается прием витаминов В, которые восстанавливают нервную проводимость.
При интенсивных болях рекомендуют принимать нестероидные противовоспалительные (на основе ибупрофена) препараты или анальгетики («Спазмалгон», «Баралгин» и другие) в форме таблеток. При обострении невропатии проблемные зоны обрабатывают мазями с охлаждающим эффектом. В этот период запрещено использовать разогревающие средства.
Разогревающие средства рекомендованы во время ремиссии, так как они улучшают микроциркуляцию крови в проблемной зоне и нормализуют обмен веществ между тканями. В запущенных случаях для купирования боли назначаются седативные лекарства либо нейролептики.
При опухолях и сложных переломах назначают хирургическое вмешательство. При патологиях эндокринной системы пациенту необходимо принимать гормональные лекарства.
Диагностика
Диагноз ставится на основании жалоб больного и совокупности клинических симптомов. Также используются лабораторные методы диагностики.
Медицинские услуги для определения диагноза Травма подмышечного нерва
| Медицинская услуга | Средняя цена по стране |
| Еще услуги | |
|
Назначение диетической терапии при оказании паллиативной помощи |
Нет данных |
|
Назначение лекарственных препаратов при заболевании, вызываемом вирусом иммунодефицита человека (ВИЧ-инфекции) |
Нет данных |
|
Назначение лекарственных препаратов при онкологическом заболевании у взрослых |
Нет данных |
|
Назначение лекарственных препаратов при специфических заболеваниях водолазов |
Нет данных |
|
Назначение лечебно-оздоровительного режима при профессиональных заболеваниях |
Нет данных |
|
Назначение диетической терапии при профессиональных заболеваниях |
Нет данных |
|
Назначение лекарственных препаратов при профессиональных заболеваниях |
Нет данных |
|
Назначение лечебно-оздоровительного режима при туберкулезе |
Нет данных |
|
Назначение диетической терапии при туберкулезе |
Нет данных |
|
Назначение лекарственных препаратов при туберкулезе |
Нет данных |
| Медицинская услуга | Средняя цена по стране |
| Еще услуги | |
|
Анализ мочи общий |
Нет данных |
|
Анализ крови биохимический общетерапевтический |
Нет данных |
|
Общий (клинический) анализ крови развернутый |
Нет данных |
|
Общий (клинический) анализ крови |
Нет данных |
|
Комплекс клинико-психологических исследований для определения характера нарушения высших психических функций, эмоций, личности |
Нет данных |
|
Комплекс клинико-психологических исследований для оценки факторов риска, и адаптивных ресурсов психики больного |
Нет данных |
|
Психологическое (психотерапевтическое) консультирование по коррекции факторов риска развития неинфекционных заболеваний повторное |
Нет данных |
|
Психологическое (психотерапевтическое) консультирование по коррекции факторов риска развития неинфекционных заболеваний первичное |
Нет данных |
|
Комплекс исследований для оценки возможностей прижизненного родственного донорства гемопоэтических стволовых клеток |
Нет данных |
|
Комплекс исследований для диагностики нарушений функции надпочечников |
Нет данных |
Основные методы лечения патологии
Лечением невропатий занимаются травматолог, нейрохирург и невролог, оно должно быть комплексным, может включать оперативные и консервативные методы в зависимости от выбранной тактики. После проведения хирургического необходимого вмешательства назначается консервативное лечение.
Консервативная терапия заболевания
В любом случае лечение патологии начинают с иммобилизации поврежденной конечности. При травмах руки она предотвращает ее отвисание и развитие перерастяжений мышц, сосудов и нервов. При травмах нижней конечности фиксирует их в наиболее выгодном положении.
Поперечный нерв шеи — Латеральный грудной нерв
1.
Поперечный нерв шеи
, n. transversus colli. (С3). Выходит из-под грудино-ключично-сосцевидной мышцы на середине ее заднего края и направляетя вперед под подкожной мышцей. Двигательные волокна (из шейной ветви лицевого нерва) иннервируют эту мышцу, чувствительные — кожу шеи. Рис. Б.
2.
, nn. supraclaviculares mediales. Проходят над средней третью ключицы и разветвляются в коже шеи и груди (между углом грудины и грудино-ключичным суставом). Рис. Б.
6.
, nn. supraclaviculares intermedii. Спускаются под подкожной мышцей, пересекают среднюю треть ключицы и разветвляются в коже груди до уровня 4- го ребра. Рис. Б.
7.
, nn. supraclaviculares laterales (posteriores). Задняя группа ветвей к коже над акромионом, дельтовидной мышцей и акромиально-ключичным суставом. Рис. Б.
8.
Диафрагмальный нерв
, n. phrenicus (C3 — C5). Проходит по передней лестничной мышце, спускается в среднем средостении к диафрагме. Его афферентные волокна иннервируют брюшину. Рис. А, Рис. В.
9.
Диафрагмально-брюшные ветви
, rami phrenicoabdominales. Попадают в брюшную полость справа через отверстие нижней полой вены, слева — через диафрагму у левого края сердца. Иннервируют брюшину от диафрагмы до желчного пузыря и поджелудочной железы. Рис. А.
11.
Добавочные диафрагмальные нервы
, nn. phrеnici accessorii (С5 — С 6). Начинаются от n.subclavius, затем присоединяются к основному стволу диафрагмального нерва на уровне первого ребра. Рис. А, Рис. В.
12.
ПЛЕЧЕВОЕ СПЛЕТЕНИЕ
, plexus brachialis. Образовано передними ветвями спинномозговых нервов (С5 — Т1), лежит в межлестничном пространстве и распространяется до головки плечевой кости. Иннервирует плечевой пояс и свободную верхнюю конечность. Рис. В.
12a.
Стволы
, trunci. Каждый из трех первичных стволов плечевого сплетения формируется одной или двумя передними ветвями спинномозговых нервов.
14.
Верхний ствол
, truncus superior. Образуется передними ветвями шейных нервов (С5 — С6) латерально от межлестничного промежутка. Рис. В.
15.
Нижний ствол
, truncus inferior. Образуется при соединении передних ветвей С8 — Т1 и расположен в межлестничном промежутке кзади от подключичной артерии. Рис. В.
17.
Задние разделения
, divisiones posteriores. Формируются задними ветвями трех стволов, соединяясь вместе образуют задний пучок плечевого сплетения, от которого начинаются нервы, иннервирующие мышцы-разгибатели.
18a.
Пучки
, fasciculi. Три пучка нервных волокон, сформированные в результате соединения передних и/или задних ветвей трех стволов плечевого сплетения.
19.
Дорсальный нерв лопатки
, n. dorsalis scapulae,(С 5). Начинается снаружи от межпозвоночного отверстия, прободает среднюю лестничную мышцу, располагается под m.levator scapulae и двумя ромбовидными мышцами, которые иннервирует. Рис. В.
21.
Подключичный нерв
, n. subclavius (C4 — C6). Отходит от верхнего ствола к одноименной мышце. Часто посылает ветви (nn. frenici accessorii) к диафрагмальному нерву. Рис. В.
23.
Надлопаточный нерв
, n. suprascapularis (C5 — C6). Начинается от верхнего ствола, направляется к вырезке лопатки, проходит под верхней поперечной связкой и разветвляется в надостной и подостной мышцах. Рис. В.
24.
ПОДКЛЮЧИЧНАЯ ЧАСТЬ
, pars infraclavicularis. Расположена между верхним краем ключицы и местом разделения пучков на конечные нервы. Рис. В.
25.
Латеральный пучок
, fasciculus lateralis (С5 — С7). Образуется при соединении передних разделений верхнего и среднего стволов. Лежит латерально от подмышечной артерии. Рис. В.
26.
Медиальный пучок
, fasciculus medialis (С 8 — Т 1). Продолжение переднего разделения нижнего ствола. Находится медиальнее подмышечной артерии. Рис. В.
27.
Задний пучок
, fasciculus posterior (С5 — Т1). Образуется задними разделениями трех стволов и расположен кзади от подмышечной артерии. Рис. В.
28.
Медиальный грудной нерв
, n. pectoralis medialis (С8 — Т1). Формируется волокнами медиального пучка и иннервирует большую и малую грудные мышцы. Рис. В.
29.
Диагностика
Повреждение подмышечного нерва вызывает симптомы, характерные для различных видов невропатий и синдромов, поэтому потребуется комплексное обследование для локализации патологического процесса.
Диагностика пациента начинается со сбора информации о возможных причинах развития невропатии или неврита. Далее проводится специфический тест, которым оценивается чувствительность кожи на пораженной конечности и подвижность руки. При необходимости назначается электромиография, позволяющая оценить текущую нервную проводимость. Для определения причин развития патологии применяются МРТ, КТ, анализ крови, другие диагностические процедуры.
Осложнения
Характер и особенности осложнений после нейропатии подмышечного нерва зависят от степени поражения тканей в плечевом суставе.
У остальных пациентов возможно снижение чувствительности кожи вдоль проекции подмышечного нерва, слабость мышц, ограниченная подвижность конечности (парез). В тяжелых ситуациях развиваются паралич, трофические язвы или атрофия тканей.
Подмышечный нерв по своей функции является смешанным.
Двигательные волокна нерва осуществляют иннервацию дельтовидной и малой круглой мышц. Чувствительные волокна подмышечного нерва входят в состав верхнего латерального кожного нерва плеча и осуществляют иннервацию кожи наружной поверхности плеча.
Поражение подмышечного нерва возможно под воздействием ряда причин.
В большинстве случаев невропатию подкрыльцово-го нерва вызывает травма, такая как перелом или вывих плеча, огнестрельное ранение, длительное сда-вление нервного волокна (например, костылем), неправильное положение плеча во время сна или наркоза и т. д.
Клинически поражение данного нерва характеризуется тем, что больной не может отвести руку до горизонтального уровня, что объясняется развитием паралича и атрофии дельтовидной мышцы. Появляется разболтанность в плечевом суставе. Также нарушается чувствительность кожи наружной поверхности верхней трети плеча.
По своей функции этот нерв является смешанным. Двигательные волокна, входящие в состав мышечно-кожного нерва осуществляют иннервацию бицепса, плечевой и клювовидно-плечевой мышц.
Чувствительные волокна нерва осуществляют иннервацию кожи на наружной поверхности предплечья.
В состав мышечно-кожного нерва входят ветви бокового нерва предплечья. При поражении мышечно-кожного нерва отмечается атрофия двуглавой мышцы плеча, плечевой, и клювовидно-плечевой мышц. Отмечается выпадение сги-бательно-локтевого рефлекса, а также нарушение всех видов чувствительности кожи на лучевой поверхности предплечья и тенора.
-
Симптомы
поражения
подмышечного
и
мышечного
кожного
покрова
. Подмышечный
нерв по своей функции является смешанным. Двигательные волокна нерва осуществляют иннервацию дельтовидной и малой круглой мышц
. -
« Предыдущий вопрос. Симптомы
поражения
лучевого нерва.
Поражение
подмышечного
нерва возможно под воздействием ряда причин.
При поражении
мышечно
—кожного
нерва отмечается атрофия двуглавой мышцы
плеча, плечевой, и клювовидно-плечевой мышц
. - Симптомы
поражения
подмышечного
и
мышечного
кожного
покрова
. Подмышечный
-
Симптомы
поражения
подмышечного
и
мышечного
кожного
покрова
. Подмышечный
нерв по своей функции является смешанным. Двигательные волокна нерва осуществ. - Симптомы
поражения
подмышечного
и
мышечного
кожного
покрова
. Подмышечный
- Симптомы
поражения
подмышечного
и
мышечного
кожного
покрова
. Подмышечный
-
Симптомы
поражения
подмышечного
и
мышечного
кожного
покрова
. Подмышечный
нерв по своей функции является смешанным. Двигательные волокна нерва осуществляют иннер… подробнее ». -
Симптомы
поражения
подмышечного
и
мышечного
кожного
покрова
. Подмышечный
нерв по своей функции является смешанным. Двигательные волокна нерва осуществ. Загрузка. -
Наиболее простой, не т. Ожоги. Степени поражения
кожных
покровов
.
Субъективно отмечаются более выраженные симптомы
: ощущение жжения, жара, боли, при пальпации зоны повреждения – болезненность. -
Из всех периферических нервов седалищный. Симптомы
поражения
бедренного нерва и парастезий бедра.
При невралгии кожного
нерва бедра либо при его неврите отмечается появление парестезии в коже
бедра.
Найдено похожих страниц:10
Симптомы травм плеча в основном сводятся к главному — возникновение боли. Боль возникает обычно сразу после травмы, и при серьезном повреждении плеча может усиливаться. Она может быть интенсивной и даже невыносимой, а может быть ноющей. Кроме того, при травме плеча боль обычно усиливается при оказании давления на поврежденное плечо, при осуществлении движений рукой в плечевом суставе (что порой оказывается совершенно невозможным).
Обычно боль тем выраженнее, чем сильнее повреждение и травма плеча. Именно болевой симптом, возникший после травмы плеча, и невозможность осуществлять движения поврежденной рукой в полном объеме, и заставляют пациента обратиться в клинику за врачебной помощью. Помните, не стоит откладывать консультацию хорошего травматолога на потом. Ведь чем раньше возможно будет установить причину травмы плеча, тем скорее Вам окажут необходимую медицинскую помощь по устранению имеющегося повреждения, и тем скорее наступит Ваше полное выздоровление.
Этиология
Причины травм плеча обычно сводятся к тому, что происходит повреждение либо костей, входящих в состав плечевого сустава, либо мышц, связок и сухожилий. Все это могут спровоцировать различные повреждающие факторы, например, такие как:
Тяжелые физические упражнения, основная сила которых приходится на верхние конечности, а именно на плечевые суставы и их связочный аппарат;
Сильные травматические повреждения: падения на вытянутую руку, вывихи и ушибы;
Дегенеративные изменения в плече, которые появляются с возрастом и характеризуются недостаточным кровоснабжением всех составных частей плеча. Плохое кровоснабжение приводит к нарушению питания костей и тканей, а значит, и повышенной их травматизации;
Наследственная предрасположенность к заболеваниям и травмам плеча, что чаще всего связанно с нарушением функционирования соединительной ткани в организме в целом;
Неполноценно питание, из-за чего хрящевая и костная ткани становятся менее прочными, и более податливыми к травматическим повреждениям.
Признаки защемления
Если защемлен нерв под мышкой, то, как правило, пациентов беспокоят следующие клинические явления:
- интенсивные боли в основном жгучего характера в руке;
- онемение всей руки или ее части;
- нарушение подвижности конечности;
- отечность;
- непроизвольные мышечные подергивания, спазмы, судороги;
- нарушение температурного восприятия;
- ощущение «мурашек».

Подмышечный нерв иннервирует только две мышцы, поэтому одна из них, если развилась невропатия, способна взять часть функций другой. Благодаря этому, пораженная конечность сохраняет прежнюю подвижность. Выявить нарушение в подобных ситуациях способен только невропатолог с помощью специализированных тестов.
При постановке диагноза и разработке схемы лечения важно дифференцировать невропатию и неврит. Первое расстройство вызвано защемлением нервных окончаний
По этой причине помимо снижения подвижности отмечается ослабление мышечных волокон в верхней конечности и нарушение чувствительности кожи. Без адекватного лечения из-за нарушенной нервной проводимости развивается атрофия местных тканей.
https://youtube.com/watch?v=OwvfMHAW7pA
Неврит – это воспаление в данном случае подмышечного нерва, поэтому кроме приведенных выше симптомов, возможны следующие явления:
- образование трофических язв;
- посинение кожи;
- повышенная ломкость ногтей;
- иссушение кожи;
- локальные потливость и алопеция;
- появление пигментных пятен.
Поражение двигательных волокон приводит к парезу или параличу конечности. Также не исключено ослабление мышечных тканей.
Невропатия характеризуется менее выраженной симптоматикой.
Снижение чувствительности отмечается только вдоль проекции подмышечного нерва. Такая особенность позволяет дифференцировать рассматриваемый тип неврита с другими разновидностями расстройства.
Первые признаки
В основном первыми признаками поражения нерва является онемение и боль. Клиническая картина некоторых видов невритов демонстрирует специфические проявления, которые связаны с областью, которую подмышечный нерв иннервирует.
Неврит подмышечного нерва выражается в невозможности поднятия руки в сторону, повышении подвижности плечевого сустава, сниженной чувствительностью верхней трети плеча, атрофии дельтовидной мышцы.
Изолированно подкрыльцовый нерв поражается при ранении плечевого сплетения или вывихе головки плеча. Это ведет к выпадению поднятия руки до горизонтального уровня.
На небольшой полосе кожи по задненаружной поверхности верхней части плеча нарушается чувствительность. В некоторых случаях происходит травмирование бокового кожного нерва предплечья и нарушения при этом чувствительности на наружно-тыльной, лучевой стороне предплечья. Все это нервы подмышечной области.
Чтобы быстро сориентироваться в поражении нервов верхних конечностей, в особенности локтевого, срединного и лучевого, вполне достаточно будет исследовать у пациента некоторое типичные движения пальцев, кисти и предплечья. Но для начала стоит убедиться в отсутствии препятствий механического характера к движению из-за развития анкилозов или контрактур. Когда пациент будет выполнять необходимые движения, специалисту будет нужно убедиться в сохранности силы и объема этих движений.
Причины патологии
Как было отмечено, к поражению подмышечного нерва в большинстве случаев приводит плексопатия.
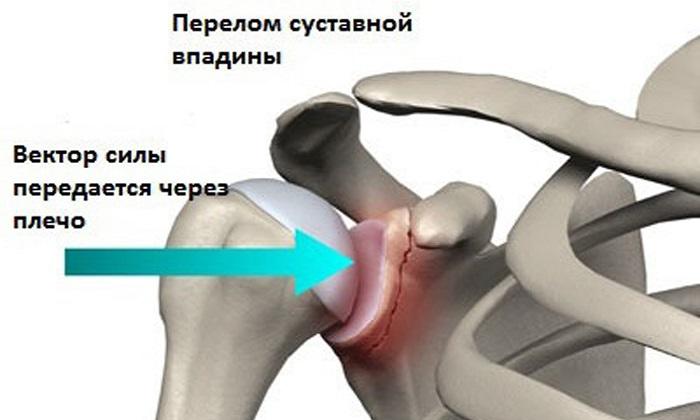
Она возникает из-за нарушения функционирования плечевого сплетения волокон под воздействием следующих факторов:
- переломов плечевого сустава;
- опухолевых образований;
- неудачного хирургического вмешательства;
- продолжительного приема лекарств, в состав которых входят фенитоин и хлорохин;
- системных инфекций (туберкулез, дифтерия и другие);
- интенсивного либо частого переохлаждения;
- острого дефицита витаминов группы В;
- радиационного облучения;
- острой интоксикации организма;
- физических перегрузок;
- патологий эндокринной системы.
Невропатия быстро возникает, только если произошло механическое повреждение тканей плечевого сустава. Остальные причины провоцируют медленное развитие патологического процесса и постепенное снижение иннервации мышечных волокон в верхних конечностях.
Симптоматика заболевания
Клинические проявления заболевания зависят от того сколько времени прошло с момента получения травмы. При частичном и полном повреждении нерва, а иногда и при его сдавлении возникает процесс валлеровской дегенерации, имеющий свои особенности течения.
По сути валлеровская дегенерация это процесс разложения нервных тканей, начинающийся непосредственно после травмы, избежать его невозможно даже при срочно проведенном оперативном вмешательстве. Регенерация начинается через 3-5 недель после проведения хирургического вмешательства, при условии точного совмещения пучков нервных волокон.
Острый период течения болезни
Длится с момента повреждения до 3 недель после него, в этом периоде в первую очередь необходимо обратить внимание на посттравматический шок, объем кровопотери, возможное вторичное инфицирование раны. Клинически в остром периоде повреждение нерва проявляется нарушением чувствительности и двигательной функции
При открытых повреждениях, требующих оперативного вмешательства, операцию желательно проводить в 1-2 сутки после травмы, так можно достичь наилучших результатов последующего восстановления. При этом необходимо наличие подготовленного персонала, материалов для проведения хирургического лечения, а состояние пациента должно быть стабильным без осложнений со стороны полученной раны и общего самочувствия.
Отдаленный период
Начинается отдаленный период с четвертой недели после травмы и может длиться больше года. Целесообразнее разделить его на ранний отдаленный (до 4 месяцев с момента травмы), промежуточный (до года) и поздний (свыше 12 месяцев). Проведение реконструктивного лечения в позднем отдаленном периоде нецелесообразно, поскольку он характеризуется развитием необратимых изменений.
Клинические проявления повреждения различных нервов
Симптоматика патологии зависит от того, какой нервный ствол поврежден:
- Длинный грудной нерв может быть поврежден при подтягиваниях или давлении на плечи лямок тяжелого рюкзака (сумки). Чувствительность не нарушена, при подъеме рук вперед приподнимается край лопатки.
- Подкрыльцовый и подлопаточный нервы травмируются при вывихе плечевого сустава или переломе хирургической шейки плечевой кости. Повреждение подкрыльцового нерва проявляется нарушением чувствительности верхнего отдела плеча и расстройством функционирования(невозможно отведение и вращение руки). При травме подлопаточного чувствительность не нарушена, развивается парез подостной и надостной мышц.
- Повреждение лучевого нерва чаще всего развивается при закрытых переломах и огнестрельных ранениях плеча. При травме в области верхней трети плеча наблюдается нарушение чувствительности на задней поверхности плеча, отсутствует разгибание предплечья и сухожильный рефлекс. При повреждениях в области нижних двух третей может развиваться выпадение чувствительности тыла предплечья и половины кисти, а также нарушение разгибания и приведения кисти и пальцев.
- Причиной повреждения срединного нерва могут стать ранения запястья и предплечья, а также сдавление нерва в канале запястья. При сдавлениях развивается синдром канала запястья, проявляющийся появлением отечности и резких болей в этой области, после рассечения поперечной связки запястья функциональные особенности восстанавливаются. При ранениях клиническая картина зависит от места повреждения и ожжет варьировать от нарушения противопоставления большого пальца до синдрома «обезьяньей лапы» с выраженными жгучими болями.
- Повреждение локтевого нерва приводит к развитию нарушений двигательной активности пальцев и исчезновению чувствительности кожных покровов кисти.
- При переломе таза или бедренных костей может произойти травмирование бедренного нерва, которое проявляется невозможностью разгибания голени, исчезновением коленного рефлекса и чувствительности кожи в области передней поверхности голени и бедра.
- Клинические проявления повреждения седалищного нерва объединяют симптоматику повреждений мало и большеберцовых нервов.
- Травма малоберцового нерва проявляется отвисанием стопы, невозможностью ее поворота и сгибания, отсутствием кожной чувствительности в области передней поверхности голени и тыльной поверхности стопы.
- Повреждение большеберцового нерва характеризуется отсутствием сгибания и приведения стопы и пальцев ног, выпадением чувствительности на подошве и задней поверхности голени.
Симптомы полиневропатий
Клинические проявления полиневропатий зависят от тяжести и количества поврежденных нервных волокон. Они могут проявляться в легкой форме и проходить самостоятельно или быть сложными и требовать хирургического вмешательства.
Признаки защемления
Если защемлен нерв под мышкой, то, как правило, пациентов беспокоят следующие клинические явления:
- интенсивные боли в основном жгучего характера в руке;
- онемение всей руки или ее части;
- нарушение подвижности конечности;
- отечность;
- непроизвольные мышечные подергивания, спазмы, судороги;
- нарушение температурного восприятия;
- ощущение «мурашек».

Подмышечный нерв иннервирует только две мышцы, поэтому одна из них, если развилась невропатия, способна взять часть функций другой. Благодаря этому, пораженная конечность сохраняет прежнюю подвижность. Выявить нарушение в подобных ситуациях способен только невропатолог с помощью специализированных тестов.
При постановке диагноза и разработке схемы лечения важно дифференцировать невропатию и неврит. Первое расстройство вызвано защемлением нервных окончаний
По этой причине помимо снижения подвижности отмечается ослабление мышечных волокон в верхней конечности и нарушение чувствительности кожи. Без адекватного лечения из-за нарушенной нервной проводимости развивается атрофия местных тканей.
Неврит – это воспаление в данном случае подмышечного нерва, поэтому кроме приведенных выше симптомов, возможны следующие явления:
- образование трофических язв;
- посинение кожи;
- повышенная ломкость ногтей;
- иссушение кожи;
- локальные потливость и алопеция;
- появление пигментных пятен.
Поражение двигательных волокон приводит к парезу или параличу конечности. Также не исключено ослабление мышечных тканей.
Невропатия характеризуется менее выраженной симптоматикой.
Снижение чувствительности отмечается только вдоль проекции подмышечного нерва. Такая особенность позволяет дифференцировать рассматриваемый тип неврита с другими разновидностями расстройства.