Аппликационная анестезия
Содержание:
- Состав местных анестетиков
- История
- Препараты
- Еще по теме
- Концентрации действующих веществ
- Лучшие обезболивающие мази для спины и шеи
- Переносимость и побочные эффекты
- Классификация местных анестетиков
- Классификация
- Легальность анестетиков
- Какую роль играют местные анестетики в практической анестезиологии?
- Определение анестетика
- От чего зависит длительность действия местного анестетика?
- Немного истории
- Вяжущие лекарственные средства
- Что такое ионная ловушка? Какое важное значение она имеет при анестезии в акушерстве?
Состав местных анестетиков
Анестетик – вещество вызывающее онемение и потерю чувствительности. Данный процесс обратимый. Чувство возвращается через 1-1,5 часа, в зависимости от вида анестетика и проведенной анестезии.
Вазоконстрикторы применяемые в комбинации с местными анестетиками
Добавление вазоконстриктора вызывает сужение кровеносных сосудов, что позволяет удерживать анестетик в определенной локации и не давать ему “уходить” в другие части тела. Использование сосудосуживающих средств означает, что пациент получит меньшую дозу анестетика, который имеет высокую токсичность! За счет сосудосужающего действия вазоконстрикторы позволяют минимизировать или полностью устранить кровотечения в послеоперационном периоде. Это происходит из-за стенозирующего эффекта. Добавление вазоконстриктора к местный анестетик может также иметь пагубные последствия. К недостаткам использования сосудосуживающих средств можно отнести побочные эффекты вызванные в сердечно-сосудистой и нервной системе.
В качестве вазоконстрикторов для местных анестетиков чаще всего используется адреналин (эпинефрин) и норадреналин (норэпинефрин) – это гормоны, которые вырабатываются в организме и обладают эффектом сужения кровеносных сосудов и повышают артериальное давление. Фелипрессин является синтетическим сосудосуживающим агентом, с почти теми же функциями, что и адреналин или норадреналин, но слабее. Фелипрессин используется только вмести с прилокаином!
Парабены в составе анестетиков
Для предотвращения раннего окисления вазоконстрикторов в анеститике применяются консерванты. Самые распространенные вещества – сульфитные соединения:
- натрия сульфит в Ультракаине
- метилпарабен и метабисульфит в Ксилокаине
- натрия метабисульфит в Цитанесте (прилокаин)
Все три вышеперечисленные продукта сульфитной смеси используются для предотвращения окисления вазоконстриктора. Однако, известно, что сульфитные соединения могут вызывать аллергические реакции, особенно у пациентов с астматическим бронхитом.
Разбавитель действует как консервант для сосудосуживающих агентов. Вазоконстрикторы нестабильны в растворе и могут окисляться, особенно при длительном воздействии солнечных лучей.
Азот: пузырь 1-2 мм. в диаметре присутствует в катридже для предотвращения попадания кислорода, который может разрушать возаконстрикторы.
Транспортные средства: все вышеперечисленные компоненты растворяют в модифицированном растворе Рингера. Этот изотонический раствор сводит к минимум дискомфорт во время инъекции.
Состав местного анестетика Лидокаин-Адреналин
- Местный анестезирующий агент: лидокаина гидрохлорид – 2% (20мг/мл)
- Сосудосуживающие: Адреналин (эпинефрин) 1:100.000 (0,012 мг)
- Разбавитель: натрия метабисульфит – 0,5 мг
- Консерванты: метилпарабен – 0,1% (1 мг)
- Изотонический раствор: натрия хлорид – 6 мг
- “Транспортные средства”: раствор Рингера
- Фунгицид: тимол
- Разбавитель: дистилировання вода
- Для регулировки pH: гидроксид натрия
- Пузырь Азота
История
Первые обезболивающие вещества, открытые людьми, в современное время классифицируются как наркотики.
Считается, что греческий философ Диоскорид первым применил термин «анестезия» в I веке н. э. для описания наркотикоподобного действия мандрагоры (действующее начало — м-холинолитик скополамин).
В 1721 году в универсальном этимологическом английском словаре было дано определение термина «анестезия» — «дефицит чувствительности». В Британской энциклопедии 1771 года под анестезией понималось «лишение чувств».
Ещё египтяне пытались вызвать потерю чувствительности на коже, прикладывая жир священного нильского крокодила. Они также изготавливали различные опьяняющие и анестезирующие средства, главными составными частями которых являлись индийская конопля и опий[источник не указан 68 дней].
Покрынный альраунный корень (Atropa mandragora, Мандрагора лекарственная) также часто упоминается в числе старинных анестезирующих препаратов. В странах, расположенных ближе к северу, основным средством общей анестезии был этиловый спирт, с которым человечество в виде пива и вина знакомо более 6 000 лет.
До середины XIX века в качестве анестетика в основном использовался хлороформ, Уильям Мортон впервые ввел в практику применение диэтилового эфира.
Препараты
Самый популярный наружный анестетик, используемый в медицине, это лидокаин. Он выпускается в виде спрея, который можно наносить на кожу и на слизистую. Лидокаин обезболивает быстро, но не очень сильно и ненадолго. В косметологии же наибольшую популярность обрел крем ЭМЛА. Именно он используется перед различными процедурами типа эпиляции или «уколов красоты».
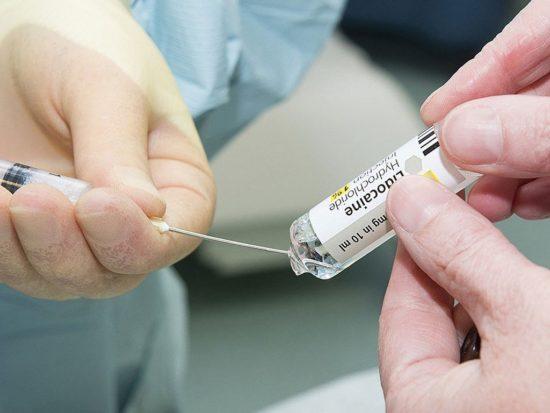
Для инфильтрационной и проводниковой местной анестезии используются анестетические препараты в виде растворов.
- Новокаин (прокаин). Самый старый известный науке анестетик, синтезированный в 19 веке как альтернатива кокаину. Малотоксичен. Дешев. Не разрешен детям до 12 лет.
- Лидокаин (ксилокаин). В инфильтрационной анестезии сегодня используется редко ввиду появления более совершенных препаратов.
- Дикаин. Раз в 15 сильнее новокаина. И почти во столько же раз токсичнее.
- Бупивакаин. Очень сильный и долго действует.
- Тримекаин. Быстро действует. Малотоксичен.
- Ультракаин. Распространен в стоматологии. Действует около 2 часов, чего как раз хватает на работу дантиста.
- Анекаин. Рекордная длительность воздействия: до 7 часов.
Есть и другие препараты анестетического действия, но все они имеют в составе один из перечисленных компонентов либо их сочетание. Также в растворы анестетиков часто примешивают адреналин, который увеличивает эффективность обезболивания, позволяя снизить концентрацию действующего вещества.
Еще по теме
Бизнес
Шорт-лист 2020: названы самые популярные ингредиенты по уходу за кожей
Портал Cult Beauty проанализировал данные поисковых запросов Google, чтобы определить самые частые з…
Бизнес
За время карантина в России возросло количество нелегальных инъекций
Аналитики фармацевтического издания «Новости GMP» подсчитали, что за время самоизоляции было проведе…
Бизнес
Компания Codex Beauty получила патент на два новых ингредиента
Компания разработала композицию на растительной основе для ухода за кожей и биоразлагаемый эко-консе…
Бизнес
В Европе собираются зарегистрировать новый ботулотоксин
Австрийская компания Croma Pharma подала заявку на одобрение токсина корейского производства в Федер…
Концентрации действующих веществ
Во всех трех исследуемых корейских анестетиках состав и концентрации активных веществ существенно отличались от заявленных на упаковке. Так, SM Cream содержал 1,57 % лидокаина вместо 9,6 %, F&E Tattooist – 4,09 % лидокаина и 1,68 % прилокаина (вместо 6 и 4 % соответственно). В Dr Numb были обнаружены 4,13 % лидокаина и 1,71 % прилокаина, хотя на упаковке был указан только лидокаин 5 %.
Juhlin and Evers в 1990 г. показали, что наиболее эффективна смесь лидокаина и прилокаина в пропорции 1:1, т. е. в исследуемых образцах композиция была далека от оптимальной (Tadicherla, Berman 2006).
Напомним, что мощность анестетика зависит от его жирорастворимости, а скорость начала действия – от константы диссоциации, т. е. от свойств, присущих самой молекуле анестетика (Морган, Мэгид 2001).
Зависимость мощности обезболивающего действия препаратов для аппликационной анестезии от концентрации молекулы анестетика подчиняется хорошо изученным законам фармакодинамики и описывается кривой «доза-ответ». Повышение эффективности препарата при увеличении концентрации происходит до определенного предела, после которого кривая «доза-ответ» выходит на плато, и при увеличении концентрации эффективность обезболивания остается на прежнем уровне, а вероятность побочных реакций возрастает.
Исследования, направленные на изучение фармакодинамики препаратов для аппликационной анестезии, доказали, что оптимальная общая концентрация для смеси лидокаина и прилокаина – 5 %. Дальнейшее ее повышение не приводит к усилению обезболивающего действия препарата, но увеличивает риски побочных реакций при его применении (Nyqvist-Mayer, Brodin, Frank 1986).
Лучшие обезболивающие мази для спины и шеи
Для ликвидации болей в позвоночнике, мешающих наклоняться, используются средства, способные разогревать. Препараты быстро устраняют тугоподвижность и защемление нервов, хруст при поворотах шеи. Болевые ощущения ослабевают через 15–30 минут после нанесения разогревающих средств. При межпозвоночных грыжах, остеохондрозах, спондилоартрозах, ишиасе обычно применяются НПВС.
В домашних условиях избавляться от болей женщинам и мужчинам лучше такими мазями:
- Ортофен. Наружное средство хорошо снимает боль сразу после его нанесения благодаря быстрому проникновению в кожу. Крайне редко провоцирует побочные эффекты, поэтому применяется для профилактики обострений хондроза или люмбаго. Оно быстро впитывается, оказывает анальгетическое действие на протяжении 8 часов;
- Эфкамон. Активный состав препарата сформирован из камфоры, гвоздичного, эвкалиптового, мятного, коричного масел, капсаицина, метилсалицилата. В комбинации компоненты оказывают отвлекающее, анальгезирующее, улучшающее местное кровообращение, местнораздражающее действие;
- Индовазин. Комбинированное лекарственное средство, в состав которого входят индометацин и троксерутин. Его применение позволяет устранить болезненность, уменьшить отечность и восстановить поврежденные ткани;
- Нимулид. Нестероидный противовоспалительный препарат с обезболивающим, противовоспалительным и жаропонижающим свойствами. Быстро улучшает самочувствие человека даже при рецидивах хондроза, люмбаго, радикулита, ревматизма;
- Долгит. Действие препарата начинается уже через 30 минут и длится в течение 7 часов. Анальгетический эффект особенно выражен при болях воспалительного характера. Мазь способствует исчезновению болевого синдрома в состоянии покоя и при движении. Она снижает утреннюю припухлость и скованность в пояснице, позволяет увеличить объем движений;
- Ибупрофен. Отечественная мазь, ингредиенты которой практически не проникают в системный кровоток. У нее узкий перечень противопоказаний, а в клинической практике отмечены единичные случаи побочных проявлений;
 Долгит снижает воспалительный процесс и устраняет болезненные ощущения
Долгит снижает воспалительный процесс и устраняет болезненные ощущения
Один из самых популярных препаратов — Фастум. Это прозрачный гель итальянского производства, приятно пахнущий эфирными маслами. Он обладает выраженными анальгетическими и противовоспалительными свойствами, сохраняющимися на протяжении 12 часов.
Переносимость и побочные эффекты
Аллергические реакции
Аллергия на местные анестетики встречается достаточно редко и может проявляться как местный отек, крапивница, бронхоспазм и анафилаксия. Дерматиты могут возникать после кожных аппликаций или как контактные дерматиты в стоматологии. Дериваты эфирных анестетиков — производных парааминобензойной кислоты вызывают большую часть реакций гиперчувствительности, а гиперчувствительность к амидным местным анестетикам проявляется крайне редко, хотя отдельные наблюдения гиперчувствительности к лидокаину были описаны.
[], [], [], [], [], [], [], [], []
Локальная токсичность
Примером локальной токсичности может служить развитие синдрома «конского хвоста» в практике субарахноидальной анестезии при использовании лидокаина. Основной причиной повреждающего действия этого широко используемого ЛС являются слабые диффузионные барьеры, лежащие между анестетиком и субарахноидальными нервными структурами. Использование более концентрированных растворов, чем это рекомендуется для каждой из техник, может привести к развитию неврологического дефицита, что является проявлением локальной токсичности местных анестетиков применительно к соответствующим вариантам местной анестезии.
Системная токсичность
Избыточная абсорбция местных анестетиков в кровь является причиной системных токсических реакций. Наиболее часто это случайная внутрисосудистая инъекция и/или абсолютная или относительная, в силу наличия сопутствующих патологических изменений, передозировка ЛС. Тяжесть проявлений токсичности местных анестетиков тесно коррелирует с концентрацией ЛС в плазме артериальной крови. Факторы, которые определяют концентрацию ЛС в плазме крови, а следовательно, и токсичность анестетика, включают место введения и скорость инъекции, концентрацию вводимого раствора и общую дозу ЛС, использование вазоконстриктора, скорость перераспределения в различных тканях, степень ионизации, степень связывания с белком плазмы и тканей, а также скорость метаболизма и экскреции.
Клиническая картина токсических реакций
Токсические эффекты местных анестетиков проявляются изменениями со стороны сердечно-сосудистой системы (ССС) и ЦНС. Различают 4 фазы проявлений токсической реакции на местный анестетик со стороны как ЦНС, так и ССС.
Особенно чувствительны к токсическому действию бупивакаина на ССС беременные. ССС более устойчива к токсическому действию местных анестетиков, чем ЦНС, но мощные местные анестетики, в частности бупивакаин, способны вызвать тяжелые нарушения ее функции. Описаны случаи развития желудочковых аритмий.
[], [], [], [], [], [], [], [], []
Лечение токсической реакции
Ранняя, своевременная диагностика токсических реакции и немедленное начало лечения являются залогом безопасности пациента при регионарной анестезии. Обязательно наличие и готовность к использованию всего оборудования и медикаментов для лечения токсических реакций. Существуют два основных правила:
- всегда использовать кислород, а если появляется необходимость, то искусственную вентиляцию через маску;
- купировать судороги, если они продолжаются более 15-20 сек, в/в введением 100-150 мг тиопентала или 5-20 мг диазепама.
Некоторые специалисты предпочитают вводить 50-100 мг суксаметония, который быстро останавливает судороги, но требует интубации трахеи и ИВЛ. Проявления токсической реакции могут исчезнуть так же быстро, как и появились, но в это время следует принять решение: либо отложить операцию и повторить проводниковую блокаду, используя иную технику (например, спинальную анестезию вместо эпидуральной), либо перейти к общей анестезии.
Если возникают признаки гипотензии или депрессии миокарда, необходимо использовать вазопрессор с альфа- и бета-адренергической активностью, в частности эфедрин в дозе 15-30 мг в/в. Следует помнить, что применение растворов местных анестетиков, содержащих эпинефрин, полностью исключает ингаляцию фторотана в ходе проведения анестезиологического пособия, поскольку при этом происходит сенсибилизация миокарда к катехоламинам с последующим развитием тяжелой аритмии.
Классификация местных анестетиков
Пациенты часто не знают, что есть несколько видов анестетиков, доступных на рынке и что у каждого есть свои преимущества и недостатки. Довольно часто врач использует лишь несколько анестетиков, таким образом пациент не имеет особого выбора. Следует отметить, что молодое поколение стоматологов реагирует в целом гораздо более открыто к теме анестетиков, чем старшее поколение.
Химическая классификация местных анестетиков
Структура эфира в верхней части изображения и структура амида в нижней части.
Молекулярное строение эфира может быть очень просто разрушено, о молекулах амида такого сказать нельзя! Эфиры очень нестабильные в растворах, именно по этой причине не могут так долго храниться, как амиды. Абсолютно все амиды являются термостабильными и могут переносить процесс автоклавирования, от чего молекулы эфиров просто распадутся. В состав эфиров включена аминобензойная кислота, которая очень часто провоцирует аллергические реакции. В свою очередь амиды вызывают подобные реакции довольно редко, именно по этой причине они широко используются в стоматологии. Особенно часто можно увидеть в арсенале стоматолога анестетики последнего поколения.
| Классификация местных анестетиков согласно химической структуре |
|---|
| Эфиры |
| бензойной кислоты |
| Кокаин |
| Бензокаин |
| Тетракаин |
| пара-аминобензойной кислоты (ПАБК) |
| Прокаин |
| Хлоропрокаин |
| Пропоксикаин |
| Амиды |
| Агенты, производные от ксилидина |
| Лидокаин |
| Мепивакаин |
| Бупивакаин |
| Ропивакаин |
| Этидокаин |
| Агенты, производные от толуидина |
| Прилокаин |
| Артикаин |
Молекула типичного анестетика состоит из липофильной группы (бензольное кольцо) и гидрофильной группы (третичный амин), которая отделена от промежуточной цепи. Липофильные группы требуются для прохождения молекулы через мембраны нервных клеток.
| Длительность действия местных анестетиков | ||
|---|---|---|
| Анестетик | Пульпа | Мягкие ткани |
|
Лидокаин 2% 1:100,000 эпинефрин |
60 минут | 180-240 минут |
| Мепивакаин 3% (инфильтрация) | 5-10 минут | 90-120 минут |
|
Артикаин 4% 1:200,000 эпинефрин 1:100,000 эпинефрин |
45-60 минут 60-75 минут |
180-240 минут 180-300 минут |
|
Prilocaine 4% Инфильтрация Проводниковая |
10-15 минут 60-120 минут |
40-60 минут 120-240 минут |
|
Prilocaine 4% + эпинефрин 1:200,000 |
60-90 минут | 180-480 минут |
Классификация местных анестетиков по длительности действия должна быть на заметке у каждого практикующего врача стоматолога! Продолжительность внутрипульпарной анестезии бупивакаином 90+ минут, онемение мягких тканей пройдет через 240-720 минут. Длительное время действия увеличивает вероятность самоповреждения мягких тканей в послеоперационном периоде и, следовательно, использование бупивакаина не рекомендуется в педиатрических больных и пациентов с особыми потребностями.
Максимальные дозы местных анестетиков
В таблице указаны максимальные рекомендуемые дозы местных анестетиков в соответствии с Американской академией детской стоматологии (AAPD)
| Анестетик | Максимальная дозировка | Максимальная общая доза | мг/1,7 мл в карпуле | |
|---|---|---|---|---|
| мг/кг | мг/кг | |||
| Лидокаин 2% 1:000,000 эпинефрин | 4.4 | 2.0 | 300 мг | 34 мг |
| Mepivacaine 3% простой | 4.4 | 2.0 | 300 мг | 51 мг |
| Артикаин 4% 1:100,000 эпинефрин | 7.0 | 3.2 | 500 мг | 68 мг |
| Prilocaine 4% обычный | 8.0 | 3.6 | 600 мг | 68 мг |
| Бупивакаин 0.5% 1:200,000 эпинефрин | 1.3 | 0.6 | 90 мг | 8,5 мг |
Дозировка местного анестетика для детей до 11 лет.
| Максимальное количество 1,7 мл (картридж) | |||||
|---|---|---|---|---|---|
| Возраст | Кг | Кг | 2% лидокаина | 3% Mepivicaine | 4% Артикаин |
| 1 год | 7.5 | 16.5 | 0.9 | 0.6 | 0.7 |
| 2-3 года | 10.0 | 22.0 | 1.2 | 0.8 | 1.0 |
| 12.5 | 27.5 | 1.5 | 1.0 | 1.2 | |
| 4-5 лет | 15.0 | 33.0 | 1.8 | 1.2 | 1.5 |
| 17.5 | 38.5 | 2.1 | 1.4 | 1.7 | |
| 6-8 лет | 20.0 | 44.0 | 2.4 | 1.6 | 2.0 |
| 22.5 | 49.5 | 2.8 | 1.8 | 2.2 | |
| 9-10 лет | 25.0 | 55.0 | 3.1 | 2.0 | 2.4 |
| 30.0 | 66.0 | 3.7 | 2.4 | 2.9 | |
| 11 лет | 32.5 | 71.5 | 4.0 | 2.6 | 3.2 |
| 35.0 | 77.0 | 4.3 | 2.9 | 3.4 | |
| 37.5 | 82.5 | 4.6 | 3.1 | 3.7 | |
| 40.0 | 88.0 | 4.9 | 3.3 | 3.9 |
Классификация
Препараты-анестетики по механизму действия делятся на две группы: для наркоза и местного обезболивания (соответственно, наркозные средства и местные анестетики).
Местные анестетики
Местные анестетики выключают ощущения боли в ограниченной области.
Механизм действия: обратимо блокируют проводимость нерва, если в достаточном количестве вводятся вблизи него (проводниковая анестезия).
Все местные анестетики в зависимости от структурно-активных отношений делятся, в основном, на амидные (лидокаин, тримекаин, мепивакаин, ультракаин (артикаин) и др.) и эфирные (прокаин (новокаин), дикаин, анестезин). В структуре всех местных анестетиков выделяется 3 звена: ароматическая группа, промежуточная цепь и аминогруппа. Местные анестетики взаимодействуют с нервной мембраной, богатой жирами и белками.
Классификация местных анестетиков:
- Средства, применяемые для поверхностной анестезии:
- дикаин, анестезин, промекаин
- Средства, применяемые для инфильтрационной анестезии
- новокаин, тримекаин, бупивакаин
- Средства, применяемые для всех видов анестезии
- кокаин, ультракаин, лидокаин
Легальность анестетиков
В. В. Косенко, начальник управления организации госконтроля качества медицинской продукции Росздравнадзора подчеркнула, что мази и кремы, содержащие вещества, которые оказывают анестезирующее действие, относятся к лекарствам. Федеральный закон № 61-ФЗ от 12.04.2010 г. «Об обращении лекарственных средств» дает четкое определение лекарственному препарату. Если в составе есть анестезирующее вещество, то такое средство оказывает лечебное действие. Естественно, данное средство должно быть зарегистрировано как лекарственное. Сайты, на которых продаются анестетики, занимаются по сути продажей лекарственных препаратов. Но сегодня лекарства относятся к продукции, дистанционная продажа которых запрещена. Это нарушение Постановления Правительства Российской Федерации и других законодательных актов, которые, собственно, определяют дистанционную торговлю.
В 2014 г. были внесены поправки в Кодекс РФ об административных правонарушениях и Уголовный кодекс РФ, согласно которым предусматривается как административная, так и уголовная ответственность за производство, продажу или ввоз на территорию России фальсифицированных, контрафактных и незарегистрированных лекарственных средств. Максимальный штраф составляет 5 млн руб., максимальный срок лишения свободы − 12 лет. Любой человек, увидевший нарушение, может пожаловаться в Росздравнадзор и Роспотребнадзор (если это косметическое средство). По обращению, содержащему конкретные факты нарушений, обязательно проведут проверку.
Какую роль играют местные анестетики в практической анестезиологии?
Местные анестетики обладают способностью устранять болевую перцепцию без выключения сознания. Например, установка эпидурального катетера на поясничном уровне беременной женщине позволяет облегчать боль в родах и при родоразрешении. Даже если возникнет необходимость в проведении кесарева сечения, она будет чувствовать себя комфортно, оставаться в сознании и активно принимать участие в рождении своего ребенка. Местные анестетики можно вводить напрямую непосредственно в футляр, окружающий плечевое сплетение, обеспечивая полную анестезию верхней конечности и плеча в течение от 1 до 12 ч.
Местные анестетики используют для селективной блокады нервов нижней конечности, шейного и чревного сплетений и для областей, иннервируемых поясничными, грудными и шейными отделами спинного мозга. Наконец, местные анестетики необходимы как дополнение к общей анестезии (у пациентов без сознания) и для лечения острой и хронической боли.
Определение анестетика
Сразу определимся с терминологией, чтобы не путать два понятия и отличать одно от другого. Синоним анальгетика – обезболивающее или болеутоляющее, т.е. такой препарат избавляет от боли. Анестетики оказывают тот же эффект плюс лишают чувствительности.
Понять главное отличие легче всего на простом примере. У человека болит голова. Он принимает анальгетик (обычно это таблетка; реже – порошок или капли), и спустя время головная боль проходит. При этом человек по-прежнему чувствует прикосновения, температуру вокруг и реагирует на другие механические раздражители. Но если бы вместо анальгетика он использовал какие-либо анестетики, у него бы пропала любая чувствительность.
Почему анальгетики принимают, а анестетики используют? Потому что анестетических таблеток или других форм перорального приема не бывает. Это растворы (иногда газы), которые доставляют в организм путем ингаляций, а также методом подкожного или внутривенного введения (в зависимости от того, какую область тела нужно лишить чувствительности).
Получается, чтобы унять головную или зубную боль, анестетики не нужны. С этим отлично справляются болеутоляющие средства. А вот для проведения операций или болезненных процедур применяются именно анестетические препараты.
От чего зависит длительность действия местного анестетика?
От связи с белками: чем больше связь с белками, тем дольше действие. Так как бупивакаин, тетракаин и этидокаин имеют высокий процент связывания с белками, они являются препаратами длительного действия (см. табл. выше).
От чего зависит начало действия местного анестетика?
От степени ионизации: чем ближе рКа
местного анестетика к рН ткани, тем быстрее начало действия препарата. рКа
определяется как уровень рН, при котором количество ионизированных и неионизированных форм находится в равной концентрации (рис.13.3). Так как все местные анестетики являются слабыми основаниями, чьи рКа
лежат в пределах близких физиологическому значению рН, большинство молекул не ионизированы, и хорошо растворимы в жирах. Возвращаясь к рисунку 13.2, становится понятно, что именно неионизирован-ные формы должны проникнуть через аксональную мембрану, для того чтобы развился нервный блок (см. табл. выше).
Немного истории
Основная классификация современных анестетиков в медицине – это препараты местного и общего значения. В древности люди впервые узнали именно о местной анестезии. Например, египтяне прикладывали к болезненным ранам жир нильского крокодила. Хотя это животное считалось священным, и эффект лишения болевой чувствительности, возможно, достигался самовнушением.

Еще одним популярным местным анестетиком у всех народов был холод. Люди быстро определили, что длительное его воздействие на кожу вызывает временное онемение. Такой способ применяется и по сей день: в аптеках даже продают гипотермические пакеты, которые можно прикладывать к больному месту (ушибу, ране). В домашних же условиях обычно используют что-то из морозилки.
Анестетики общего значения были придуманы гораздо позже. В средние века для угнетения сознания человека использовали различные «сонные» травы: опий, белладонна, конопля. По сути это ядовитые растения, но, вдыхая их пары, люди временно лишались всех чувств и впадали в бессознательное состояние. Фактически, это первые экстремальные пробы общего наркоза.
Со временем помимо наружных и ингаляционных анестетиков появились еще и ректальные (сегодня они не применяются). Из-за высокой всасываемости слизистых прямой кишки опий вводили прямо в нее. Это позволяло на время «отключить» область таза и проводить операции по вправлению грыж.
Более эффективные анестетики для длительного и контролируемого лишения сознания появились только в середине-конце 19 века. Это были аналоги тех растворов, которые используются сегодня для общего наркоза.
Вяжущие лекарственные средства
Вяжущие средства применяются местно. Они уплотняют воспаленные ткани за счет коагулирующего действия на белки и образования защитной пленки на поверхности кожи, слизистых, ран, язв. Уплотнение воспалительной ткани способствует сужению сосудов, уменьшению секреции, снижению отечности и болевых ощущений. Все это ведет к ограничению зоны воспаления. Различают следующие средства:
— органического происхождения (танин, отвар коры дуба,настои и отвары листьев шалфея, зверобоя, цветков ромашки, ягод черники, черемухи, корня змеевика) ;
— неорганического происхождения (свинца ацетат, нитрат висмута основной, квасцы алюминивые, оксиь цинка, сульфат меди, нитрат серебра).
Для применения внутрь (при язвенной болезни желудка, гастрите, энтеритах) используют вяжущие средства растительного происхождения.
Наружно применяют ткани и соли тяжелых металлов (при ожогах, обморожениях, дерматитах, эрозиях).
ТАНИН
Галлодубильная кислота. Получают из растений сумаха и скумпии. Легко растворим в воде и спирте. Водные растворы образуют осадки с алкалоидами, растворами белка и солями тяжелых металлов. Применяют в качестве вяжущего и противовоспалительного средства при воспалительных процессах в полости рта, носа, зева, гортани в виде полосканий 1-2% водным или глицериноводным раствором или для смазываний (5-10%) при ожогах, язвах, трещинах, пролежнях. Назначают внутрь при отравлении солями тяжелых металлов и алкалоидами — промывают желудок 0,5% водным раствором танина. Выпускается в виде порошка.
ВИСМУТА НИТРАТ ОСНОВНОЙ
Представляет собой смесь соединений висмута: ВiNО3 (ОН)2; ВiONO3; ВiООН. Практически не растворим в воде и спирте, легко растворим в соляной кислоте. Применяют в качестве вяжущего и антисептического средства при желудочно-кишечных заболеваниях (язвенная болезнь желудка и 12-перстной кишки, энтериты, колиты). Форма выпуска: порошок, таблетки по 0,25 и 0,5 г; мазь 10%; входит в состав таблеток “Викалин”, “Викаир”.
Что такое ионная ловушка? Какое важное значение она имеет при анестезии в акушерстве?
Ионная ловушка — это накопление ионизированных форм местных анестетиков при ацидозе в окружающем пространстве из-за градиента рН между ионизированными и неионизированными формами препарата. Этот тип градиента существует между матерью и плодом, находящимся в асфиксии (ацидоз, гиперкапния) и может вызвать накопление местного анестетика в крови плода. Это накопление может неблагоприятно воздействовать на систему кровобращения плода при компенсаторном ответе на асфиксию.
Ваш коллега хирург сообщает вам, что он намерен инфильтрировать хирургический разрез по окончанию оперативного вмешательства. Он собирается использовать 0,25% раствор бупивакаина (маркаин) и спрашивает вас, сколько миллилитров он может ввести в операционную рану без риска вызвать осложнение. Что вы ему ответите?
| препарат | максимальная доза, мг/кг | препарат | максимальная доза, мг/кг |
| прокаин | 7 | мепивакаин | 5 |
| хлорпрокаин | 8-9 | бупивакаин | 2,5 |
| тетракаин | 1,5 (местно) | этидокаин | 5 |
| лидокаин | 5 или 7 (с адреналином) |
Максимальные дозы для подкожного применения представлены в таблице и используются только при однократном введении. Длительная инфузия местного анестетика, например, в течение нескольких часов при эпидуральной анестезии во время родов и родоразрешения, предусматривает достижение большей общей дозы анестетика до токсического уровня в плазме.
Максимальная доза бупивакаина — 2 мг/кг
Вес пациента — 70 кг
бупивакаин = 2,5 мг бупивакаина в миллилитре
Максимальная доза бупивакаина для этого пациента: 2 мг/кгх70 кг = 140 мг
Максимальный допустимый общий объем 0,25% бупивакаина: 140 мг/ (2,5 мг/мл) = 56 мл.