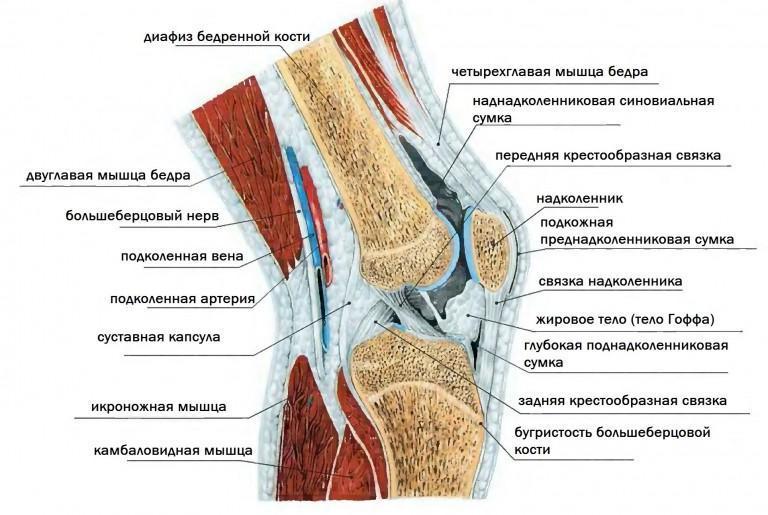
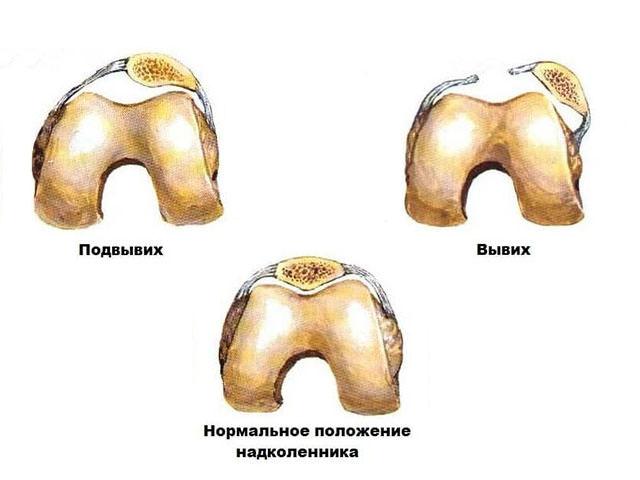
Подвывих надколенника
Содержание:
Вывих надколенника
Вывих надколенника происходит из-за того, что кость стремится изменить центральное расположения на боковое, что получило название «нестабильность надколенника».
К данной проблеме приводит:
- патологическое уменьшение объема мышц, вызванное проблемами с нервной системой или нарушением поступления в мышцу питательных веществ;
- повреждение, растяжение, удлинение или врожденные проблемы со связкой надколенника;
- патология развития нижних конечностей, которая оказывает влияние на формирование правильной формы ног, например, ноги в форме латинской буквы X.
Вывих можно обнаружить после получения травмы колена и прилегающих к нему мест организма. Если это был первый или второй случай, то кость сама займет анатомически правильную позицию. Но помните, что это все влияет на связки, удерживающие надколенник, и при дальнейших травмах кость уже не сможет сама встать на прежнее место.
Если вы часто получали травмы колена и сейчас чувствуете при ходьбе боль или ощущаете подвижность кости, то обратитесь к врачу: у вас развивается нестабильность.
Симптомы вывиха:
- Невозможность полностью согнуть и разогнуть ногу;
- Яркая, молниеносная боль;
- Припухлость в области сустава.
Для подтверждения диагноза назначается рентген, а при подозрении на длительную травму назначают магнитно-резонансную томографию. При подтверждении диагноза на колено накладывается бандаж, но если он не помогает, то для устранения нарушений назначается операция.
Виды (классификация)
Существует несколько классификаций вывиха сустава.
По причине травмы:
- травматических вывих;
- патологический;
- паралитический.
Травматических вывих. Вывих сустава образуется вследствие травматической силы с последующим повреждением капсулы сочленения. В свою очередь этот вид подразделяется на подвиды:
- полный – суставные поверхности полностью смещаются по отношению друг к другу;
- неполный (подвывих) – суставная поверхность частично смещается. Часть поверхности соприкасается с соседней.
Патологический вывих. Суставные поверхности смещаются на фоне имеющихся заболеваний, которые разрушают структуру костей, связок или мышц. Например, туберкулез костей, новообразования, гнойные заболевания суставов, сифилис. Постепенно на фоне тяги мышц одна кость смещается, образуется патологический вывих сустава.
Паралитический вывих. Развивается на фоне ослабления мышечной силы (паралич) или полной потери сил. Механизм травмы заключается в том, что пока одна группа мышц ослабляется, другая, с сохранением мышечной силы, стягивает кость на себя. Постепенное перетягивание выводит кость из сочленения.
Классификация по осложнениям:
- Неосложненный вывих. Такие вывихи после травмы не влекут за собой кровотечение, привычный вывих и другие осложнения.
- Осложненный. После травмы образуется перелом, кровотечение, повреждение нервных сплетений.
Классификация по сообщению с окружающей средой:
- Открытый вывих. О таком говорят, когда после травмы поверхность кожи повредиалась и образовалась рана.
- Закрытый. Вывих с целостным покровом кожи.
По исходу травмы:
- Вправимый. Такой вывих можно вправить (сустав вновь обретает конгруэнтность).
- Невправимый. Этот вывих получается после осложнения: перелома шейки кости, отрыва больших бугорков головки; после полного разрыва капсулы. Невправимые травмы лечатся только хирургическим путем.
По времени:
- Свежий –вывих, вправленный в первые 3 дня после травмы.
- Несвежий – давность вывиха составляет 14 дней.
- Застарелый – травме больше 2 недель. Застарелые вывихи сустава опасны тем, что поврежденная суставная капсула обрастает соединительной тканью, сама капсула сморщивается, на ней образуются рубцы, а мышцы теряют свою эластичность.
По локализации:
- вывих плечевого сустава;
- локтя;
- кисти;
- пальцев рук;
- бедренного сустава;
- колена;
- голеностопа;
- пальцев стопы;
- нижней челюсти.
По происхождению:
- Врожденный. Чаще всего наблюдается врожденный вывих бедренного сочленения. В основе патологии лежит дисплазия – нарушение нормального внутриутробного развития тканей. Здесь играют роль наследственные факторы, негативные влияния во время беременности, затруднительные роды.
- Приобретенный. Развивается вследствие травмы или заболеваний, разрушающих структуру опорно‐двигательного аппарата.
В медицинской практике применяется несколько классификаций вывихов. Так, степень нарушения анатомического сочленения костей отражается на типе вывиха
и может встречаться в виде:
- полного вывиха, когда полностью теряется конгруэнтность;
- неполного вывиха или подвывиха, при котором сочленение между костями частично сохраняется.
Сказывается на определении вида патологии и причина ее развития. Чаще всего встречаются:
- Травматические вывихи, проявление которых связано именно с получением определенной травмы.
- Врожденные патологии, имеющие внутриутробное развитие, но не связанные с наследственностью.
- Патологические повреждения, обычно происходящие на фоне определенных заболеваний. При артрите, артрозе, опухолевых поражениях, проблем со связками даже незначительное травмирование может повлечь вывих.
- Привычные вывихи – патология, которая считается хронической, так как нарушение нормального состояния колена происходит все чаще, а вправление и лечение ощутимых результатов не дают.
Обычно вывих происходит закрытого типа с сохранением целостности кожных покровов. Намного реже встречается расхождение костей с разрывом кожи, когда суставная полость может сообщаться с внешней средой.
Существует и целый ряд сопутствующий повреждений, которые также отражаются на виде вывихов коленного сустава и первой помощи – что надо делать в конкретном случае будет зависеть от наличия определенной симптоматики.
Чаще всего встречаются следующие подвывихи шейных позвонков:
- симптом Крювелье;
- подвывих Ковача;
- ротационный подвывих.
Методы коррекции
Основным методом лечения вертикального вывиха надколенника с вклинением его полюса в суставную щель является операция, основной задачей которой является восстановление подвижности колена в полном объеме. При других видах проводят закрытое вправление с обязательным обезболиваем – общим наркозом либо с помощью местной анестезии. При наличии крови в полости коленного сустава вследствие разрыва сосудов в момент травмы, предварительно эвакуируют ее.
После того как врач выполнил вправление, выполняется контрольная рентгенография в тех же проекциях для проверки правильности выполнения репозиции и конечность иммобилизируется гипсовой повязкой от складки под большой ягодичной мышцей и до голеностопа на срок 3–5 недель.
Привычный вывих надколенника
Привычным называют вторичный вывих (более 2 раз). Обычно, это боковое смещение надколенника по направлению оси его движения в наружную часть сустава. Привычный вывих всегда развивается после первичного на фоне неправильного развития костных и хрящевых структур.
Его диагностика основывается на визуализации костных структур с помощью рентгенографии в стандартных проекциях. При необходимости врач может назначить исследование с помощью магнитно-резонансной томографии (МРТ). Для решения вопроса о проведения оперативного лечения и выбора метода его выполнения возможно проведение артроскопического исследования.
Основным критерием для оперативного лечения являются часто возникающие вывихи (3 и более в год), причиняющие выраженное неудобство и снижающих активность пациентов. Также операция показана молодым людям с целью коррекции и профилактики дальнейшей деформации при врожденных дефектах. Основной задачей всех оперативных вмешательств является укрепление различных связок надколенника для устранения его смещений.
Виды оперативных вмешательств при привычных вывихах:
- Артроскопическая операция. Показана пациентам без выраженных смещений надколенника. По ходу операции рассекают его наружные поддерживающие связки, укрепляют внутренние поддерживающие связки и, при необходимости, ушивают дефект капсулы сустава.
- Открытые операции. Существует множество видов операций. Вопрос о необходимом виде вмешательства решает лечащий врач индивидуально.
Самые распространенные виды операций:
- Операция Крогиуса – укрепление наружной половины коленного сустава лоскутом из внутренней части капсулы коленного сустава вместе с мышцами.
- Операция Иономова – смещение точки фиксации удерживающих связок надколенника кнутри с целью укрепления внутреннего отдела коленного сустава.
- Операция Мовшовича – создание дополнительной связки для смещения тяги приводящих мышц бедра.
При фиксации надколенника на наружной части большеберцовой кости с резко выраженными изменениями в виде искривления ног, что бывает при врожденных вывихах, прибегают к операциям на костях.
После оперативного вмешательства необходима фиксация пораженного сустава гипсовым тутором на 4–6 недель или шарнирным ортезом. В постиммобилизационном периоде больному показаны: ЛФК (лечебная физкультура), массаж, электромиостимуляция четырехглавой мышцы бедра. Полный объем движений и трудоспособность восстанавливается к концу 2-начала 3 месяца.
Консервативное лечение
Применяют хирургическое или консервативное лечение при смещении надколенной кости. При первичном вывихе возможно вправление консервативным способом. Мышцы обезболиваются на первой стадии терапии, а после этого расслабляются максимально.
Следует согнуть конечность в области тазобедренного сустава под углом в 90 градусов. Это делается с целью полного разгибания колена. Вправляется вывих методом нажатия пальцами на поражённую зону, это может повлечь за собой ощущение острого прострела. Впоследствии на ногу нужно наложить гипсовую шину сзади. Так добиваются лучшей фиксации положения абсолютного разгибания. Безошибочное выполнение процедуры предвещает позитивные результаты.
Следует помнить о профилактике для максимально успешного лечения вывиха надколенника, реабилитации в полной мере и предотвращение рецидива
Важно продолжать реабилитацию на протяжении 3-4 недель
Профилактические меры, составляющие длительную реабилитацию, помогают безболезненно встать на ногу спустя месяц.
Перелом
Перелом коленной чашечки происходит чрезвычайно редко, но требует длительного и настойчивого лечения. В большинстве случаев такая травма встречается у пожилых людей, которые повреждают колено при случайном падении.
Практически всегда перелом надколенника является внутрисуставным, исключение составляют лишь краевые переломы верхней части чашечки. Как правило, сломать наколенник можно при падении на согнутое колено или в результате удара о твердую поверхность. В некоторых случаях перелом является следствием непрямого воздействия, когда резко сокращается четырехглавая мышца бедра (квадрицепс).
 Риск падения и получения травмы колена повышается в гололед, ходить по скользкой дороге пожилому человеку очень тяжело
Риск падения и получения травмы колена повышается в гололед, ходить по скользкой дороге пожилому человеку очень тяжело
Встречается также и смешанный перелом, который обусловлен сочетанием прямого и непрямого воздействия. Перелом коленной чашечки нередко сопровождается повреждением сухожилий квадрицепса, в этом случае наблюдается выраженное расхождение обломков кости.
Симптомы перелома:
- болезненность при пальпации поврежденного участка;
- щель между костными фрагментами;
- гемартроз (наличие крови в полости сустава);
- неестественное положение ноги;
- усиление боли и хруст при сгибании колена;
- полное разгибание ноги невозможно либо сильно ограничено.
Перелом наколенника может быть простым или со смещением. В первом случае человек ходит, хотя двигательный процесс причиняет немалые страдания. Лечение простых переломов либо со смещением до 0.5 см – консервативное.
Если есть смещение, то любые движения ногой исключаются. Сдвиг кости более чем на 0.5 см является показанием к операции.
Лечение
Первая медицинская помощь включает в себя: ограничение движений в травмированной конечности, наложение шины и борьбу с болевым синдромом. Для предотвращения дальнейшего развития отёка и минимального снятия боли можно приложить сухой холод. Лечение вывиха надколенника проводят в больнице или травмпункте. После оценки ситуации лечащий врач выбирает метод лечения.
При легких повреждениях можно обойтись консервативными методами лечения, при сложных травмах с разрывами, гемартрозами и привычных вывихах требуется операция.
Больные, у которых часто (привычно) повторяется смещение коленной чашечки (3 и более раз в год), обращаются в больницу намного реже, чем пациенты, у которых данное состояние возникло впервые. Из-за аномалий развития поверхностей надколенника и костей коленного сустава такой вывих они с лёгкостью вправляют сами. Частые повторные смещения могут привести к сильному растяжению или разрыву связок коленного сустава. Лучшим вариантом лечения будет пластика связки четырехглавой мышцы бедра и укрепление надколенника в его физиологическом положении. Своевременное оперативное вмешательство благоприятно влияет на течение болезни, уменьшая дальнейшую деформацию надколенника.
К основным операциям относят:
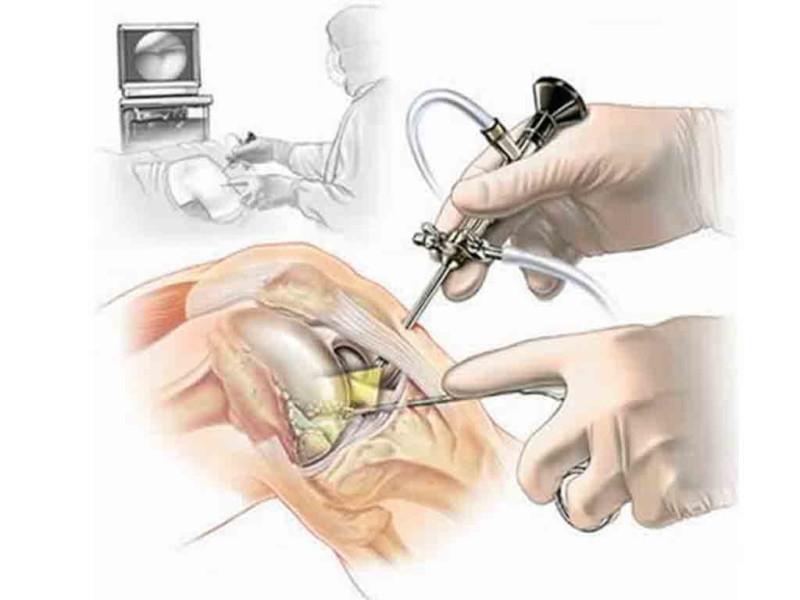
- эндоскопическая операция, при которой рассекают наружные связки надколенника, после чего укрепляют внутренние связки швом Ямамото, операция является малоинвазивной и хорошо переносится пациентами,
- методика Крогиуса: отсекают лоскут от медиальной части капсулы коленного сустава и вместе с мышечной порцией перемещают его на латеральную сторону,
- методика Икономова: заключается в медиализации собственной связки надколенника,
- операция Мовшовича перенаправление тяги медиальной группы мышц бедра за счет создания дополнительной связки.
Оперативные вмешательства на костях проводят только при их сильной деформации. Основной задачей хирургического лечения является максимальное устранение костного дефекта. После операции показана фиксация поврежденной ноги на период от 3 до 6 недель.
Лечение боковых (медиальных и латеральных) вывихов, проводится консервативным путем. После местной анестезии травматолог производит вправление надколенника. Техника проведения: нога находится в согнутом положении для расслабления мышц бедра, врач захватывает надколенник за боковые поверхности и плавными движениями приводит его к анатомическому ложу.
Для оценки успешности манипуляции необходимо произвести повторное рентген исследование. После вправления наложить гипс сроком от 3 до 6 недель. Маленьким детям операцию проводят под общим наркозом. Если вывих осложнён гемартрозом, перед вправлением необходимо сделать пункцию сустава и выкачать из его полости кровь.
Вывихи, при которых надколенник вращается вокруг своей оси, лечатся только оперативным путём. Основной задачей, которая стоит перед хирургом, является восстановление разгибательного аппарата колена. Полное восстановление травмированной области занимает около 2-3 месяцев.
Остеохондропатия
При остеохондропатии коленная чашка подвергается патологическим изменениям, при которых на ней появляются наросты – остеофиты. Появлению диструктивных изменений способствуют травмы – удары о твердые предметы или мощные сокращения мышц вследствие слишком резкого выпрямления голени.
Заболевание нередко диагностируется у ребенка в период активного формирования скелета, в группе риска находятся школьники, посещающие спортивные секции.
Также можете почитать:Симптомы трещины коленной чашечки
Признаки остеохондропатии:
- болевой синдром, усиливающийся при разгибании ноги, особенно на весу;
- скрип в области сустава при движениях;
- отек колена вследствие скопления жидкости в суставе.
Что делать, если появились такие симптомы? На начальных стадиях болезнь успешно лечится консервативными методами, включающими ношение ортопедических изделий, прием медикаментозных средств и занятия лечебной физкультурой. При отсутствии эффекта пациентам назначается операция, во время которой остеофиты удаляются хирургическим путем.
Если вылетает коленный сустав: причины и что делать
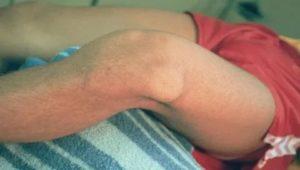
В наше время врачи-ортопеды довольно часто сталкиваются с жалобами пациентов на вылет коленного сустава, другими словами – привычный вывих.
Чаще всего данная патология является последствием травм коленной чашечки и разрыва связок или мениска.
При повреждении связок или чрезмерной нагрузки на колено происходит дестабилизация коленной чашечки, что приводит к постоянному вылету ее за пределы сустава.
Если вылетает коленный сустав
Если вылетела коленная чашечка, не стоит ее вправлять самостоятельно, это чревато очень серьезными последствиями. В таком случае необходимо вызвать скорую помощь, а до ее приезда приложить холодный компресс на колено и обработать кожу обезболивающей мазью. Обращаться к врачу нужно обязательно, поскольку только он может точно определить причину патологии и назначить лечение.
Чем это опасно
Если коленный сустав вылетел, но вернулся на свое место самостоятельно, то все равно необходимо посетить ортопеда. Поскольку при несвоевременном оказании медицинской помощи, возможны серьезные последствия:
- Изменения структуры хрящей, костей сустава.
- Разрыв связок.
- Деформация сустава.
- Хроническое смещение сустава, при малейшей нагрузке.
- Кровотечение в суставную полость.
- Пателло-феморальный артроз.
Диагностика
При вылете коленного сустава, для визуализации состояния тканей и сухожилий, сначала убирают отечность и болевой синдром. Диагностирование проводится следующими методами:
- Рентген. Не используют при запущенной стадии заболевания.
- Компьютерная томография. Применяют, если требуется хирургическое вмешательство.
- Магнитно-резонансная томография. Наиболее точный метод определения состояния мышечной ткани. Используют на любых стадиях заболевания.
- Общий анализ крови. Позволяет исключить инфекционные заболевания в колене.
Физиотерапия
В период восстановления коленного сустава после хирургического вмешательства врачи назначают физиопроцедуры такие, как электрофорез, парафиновые примочки, лазерную терапию. Они улучшают биохимические процессы, что способствует заживлению. Вид процедур и длительность лечение определяет ортопед, в зависимости от повреждений и возраста пострадавшего.
Лечебная гимнастика
Лечебную гимнастику назначает врач для предотвращения застойных процессов и нормализации работы сустава. Перед выполнением колено надежно фиксируют наколенником.
Рекомендуют начинать упражнения с пассивных упражнений, постепенно повышаю нагрузку. ЛФК выполняют для обеих конечностей, здоровой ноги для поддержания, поврежденной для разработки.
Первое время при выполнении ощущается боль, которая постепенно проходит.
Рецепты народной медицины
Для устранения симптомов при выпадении коленной чашечки часто используют народные рецепты компрессов такие, как:
- Лимон. Необходим сок одного лимона. В нем замачивают бинт на несколько минут, прикладывают к больному месту.
- Лопух. Два листа лопуха приматывают к пораженному месту.
- Мед. Небольшое количество меда намазывают на больное колено, покрывают целлофаном, перебинтовывают.
- Картофель. Понадобится несколько картофелин. Их чистят, трут, отжимают сок. Получившуюся кашицу прикладывают к больному месту, перематывают бинтом.
Оперативное вмешательство
Операцию назначают только в случае повреждения связок или сухожилий. Проводится она микроинструментами с использованием видеоаппаратуры. Шрамов практически не оставляет, после хирургического вмешательства образовывается небольшой рубец, который не доставляет дискомфорта. После операции накладывают гипс. В период реабилитации назначают ЛФК и физиотерапию.
Профилактические меры
Чтобы не допустить перерастание первичного вывиха колена в привычный, необходимо сразу после травмы обратиться к врачу. В период лечения нужно строго соблюдать все рекомендации специалиста, а после устранения болевого синдрома не прекращать выполнение процедур до полного выздоровления.
https://www.youtube.com/watch?v=BXaBjgNVVW4
Для предупреждения недуга следует соблюдать ряд простых правил:
- Носить удобную обувь.
- Вести здоровый образ жизни и правильно питаться, чтобы избежать лишнего веса.
- Использовать наколенники для занятия спортом.
- При плоскостопии носить обувь с ортопедической стелькой.
Вывих и подвывих наколенника
Несмотря на то, что коленная чашечка является подвижной, она весьма надежно фиксирует мышцы бедра и голени. Однако при сильном механическом воздействии естественное положение наколенника нарушается, и происходит его смещение – подвывих либо вывих.
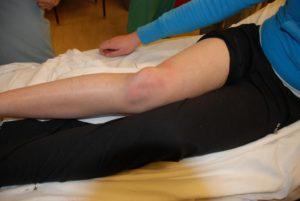
Подвывих представляет собой частичное смещение чашечки при сохранении точек соприкосновения костей. Визуально заметно, что чашечка сдвинулась относительно своего нормального положения. Возникает острая боль и отек в колене, движения ноги ограничиваются, и возможно развитие гематомы.
Если вылетела коленная чашечка, ни в коем случае нельзя пытаться вправить подвывих самостоятельно. Нужно обеспечить ноге покой, приложить лед и как можно быстрее вызвать медицинскую помощь.
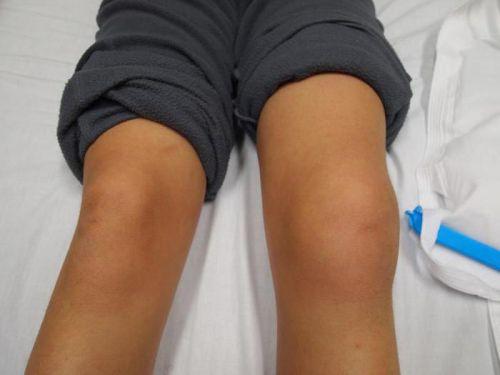 Вывих наколенника – это наиболее распространенная травма, которой подвержены и дети, и взрослые
Вывих наколенника – это наиболее распространенная травма, которой подвержены и дети, и взрослые
В результате одновременного сочетания таких факторов, как растяжение связок и резкое напряжение мышц, происходит вылет коленной чашечки полностью. Факторами риска такого повреждения являются следующие:
- рахит, перенесенный в раннем возрасте;
- вальгусная деформация голеней (Х-образная форма ног).
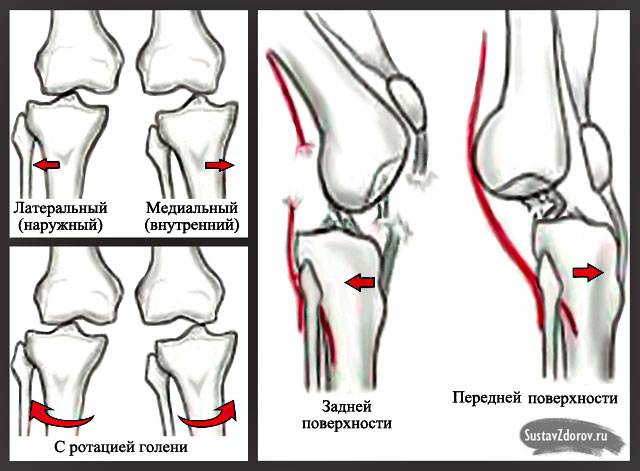
Вывих надколенника может быть ротационным, боковым и вертикальным. При ротационном вывихе чашечка смещается вокруг собственной оси. Для бокового вывиха характерно отклонение кости наружу, что возникает вследствие падения на бок, когда голень была в разогнутом положении. При вертикальном смещении выбитая кость сдвигается в горизонтальной плоскости и входит в суставную щель.
Определить вывих можно по следующим симптомам:
- резкая боль в колене, которая постепенно нарастает;
- деформация чашечки – явное смещение в стороны, вверх или вниз;
- сгибание и разгибание ноги затруднено;
- опираться на ногу, а тем более ходить невозможно;
- в области поражения возникает отек, покраснение и гипертермия;
- в суставе ощущается нестабильность.
Лечение вывиха следует начинать незамедлительно, поскольку возможны серьезные осложнения. Дифференциальная диагностика вывихов проводится с подвывихом, переломом и другими патологиями коленного сустава. Чтобы установить точный диагноз, назначается рентген обоих суставов в нескольких проекциях либо МРТ. При недостаточной информативности этих методов применяется артроскопия.
Терапевтические мероприятия при вывихе начинаются с обезболивания и вправления надколенника. После этого на ногу накладывается фиксирующая повязка или гипс, длительность ношения которого составляет не менее полугода. В это время пациент проходит физиотерапевтическое лечение УВЧ-методом, во время процедур сустав прогревают через гипс.
По окончании 6 месяцев гипс снимают, делается контрольный рентген, и начинается реабилитация. При неэффективности консервативного лечения проводят оперативное вмешательство.
Симптомы

Травматические повреждения колена имеют общие и специфические признаки. В свою очередь, клиническая картина состоит из жалоб и объективных симптомов, которые выявляет врач во время опроса и осмотра. Чаще всего травмы колена сопровождаются болевыми ощущениями в области сустава. Они могут иметь следующие особенности:
- Возникают резко или нарастают постепенно.
- Легкой, средней или выраженной интенсивности.
- Локальные или распространенные.
- Усиливаются при движениях в колене или во время стояния.
При острых повреждениях боль появляется сразу, а хронические процессы нередко начинаются исподволь, с ощущения дискомфорта или усталости в суставе. Некоторые виды травм могут и вовсе оставаться незамеченными. Но чаще всего симптомы все же дают о себе знать
Так, помимо боли, пациенты обращают внимание на следующие признаки:
- Отечность всего колена или отдельной его части.
- Изменение формы сустава.
- Ограничение подвижности.
Учитывая такие явления, пациент самостоятельно старается поменьше нагружать колено и щадить его. Но в любом случае без врачебной помощи не обойтись.
Ушибы
В клинической картине ушиба преобладают признаки асептического воспаления мягких тканей, возникающего в ответ на травму. Чаще всего это происходит при ударе или падении. Для такого повреждения характерны следующие симптомы:
- Ссадины и кровоподтеки в области сустава.
- Увеличение колена в размерах.
- Кожа приобретает синюшный оттенок.
Выраженный ушиб часто сопровождается гемартрозом – скоплением крови в суставе. В этом случае движения резко ограничены, колено теплое на ощупь. От сильного удара также разрываются внутренние связки или страдает надколенник. Ушибы могут сочетаться с переломами большеберцовой кости.
Растяжения связок
Коленный сустав фиксируется с помощью развитого связочного аппарата. Его повреждения провоцируются неестественными, высокоамплитудными движениями или прямыми ударами
Часто травмируются крестообразные (передняя и задняя) или боковые связки, заставляя обращать внимание на такие проявления:
- Щелчки и хруст в колене.
- Нестабильность сустава.
- Увеличение объема определенных движений.
Во время пальпации характерна локальная болезненность на стороне поражения. При растяжении крестообразных связок врач проверяет симптом «выдвижного ящика»: смещение голени вперед или назад при согнутом колене. Пациенты отмечают неустойчивость при ходьбе. Если же повреждена внутренняя боковая связка, то усиливается отклонение и ротация голени наружу. Это часто сопровождается травмой медиального мениска.
Разрывы менисков
Наиболее распространенным видом травмы колена считается повреждение менисков. Это хрящевые прокладки, расположенные между суставными поверхностями и выполняющие амортизирующую функцию
Проблемы могут появиться при неосторожном вращении голени во время бега. Тогда, в зависимости от ситуации, может разорваться внутренний или наружный мениск, а именно его тело, передний или задний рог
Такая травма колена имеет следующие симптомы:
- Щелчки в суставе.
- Затруднение движений в колене: сгибания или разгибания.
- Ощущение заклинивания или блокировки сустава.
Если в результате разрыва повредились кровеносные сосуды, то возникает гемартроз. Иногда и вовсе нельзя ступить на ногу – такой сильной может быть боль. А у некоторых пациентов неприятности вызывают лишь некоторые движения, например, спуск по лестнице.
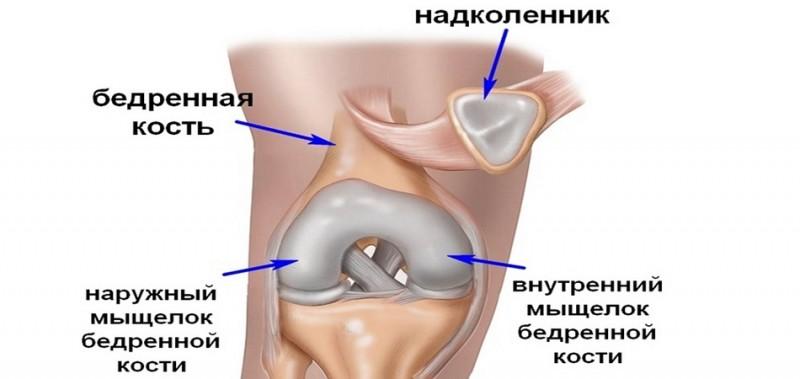
Переломы
Коленный сустав образован несколькими костями: бедренной, большеберцовой и надколенником. Именно эти структуры и подвержены переломам. При этом, помимо общих симптомов, выявляются специфические признаки:
- Деформация околосуставной области.
- Хруст (крепитация) при движениях.
- Патологическая подвижность костей.
- Пальпируемая щель между отломками.
Внутрисуставные переломы часто осложняются разрывами менисков и гемартрозом. При смещении костных отломков активные движения конечностью практически невозможны.
Вывихи
Вывихи в коленном суставе – явление достаточно редкое. Это обусловлено относительно крепкой системой связок. Однако, при сильных травмах подобные повреждения все же встречаются. Они характеризуются следующими проявлениями:
- Выраженная деформация колена.
- Напряжение окружающих мышц.
- Невозможность совершать движения.
- Вынужденное положение конечности.
- Видимое укорочение ноги.
При полных вывихах разрывается суставная капсула, связки и мениски. Могут сдавливаться близлежащие сосуды и нервы, что приведет к появлению онемения, чувства ползания мурашек, снижения чувствительности, похолодания конечности.