Все методы лечения синдрома кубитального канала локтевого сустава
Содержание:
Синдром при травме головы
При ЧМТ дислокационный синдром появляется у пострадавших с интракраниальными кровоизлияниями, огромными контузионными очагами, увеличивающимся отеком диэнцефалона, острой гидроцефалией.
Существуют 2 типа сдвигов тканей:
- Простые. Деформируется определенный церебральный участок без образования борозды ущемления.
- Грыжные. Представляют собой ущемления участков органа ЦНС, которые появляются только в области размещения плотных, негибких физиологических образований (серп большого мозга, вырезка намета малого мозга).

При ЧМТ дислокационный синдром появляется у пострадавших с интракраниальными кровоизлияниями
Во время выпирания какой-либо зоны медуллярной ткани в большое отверстие, находящееся в затылочной зоне либо в щели, на нем образуется венозный застой. В результате появляется местный отек с незначительным кровоизлиянием. Вклинение не препятствует прогрессированию симптомов местного отека. Из-за этого происходит процесс увеличения размеров патологического очага (он принимает форму грыжи).
Причины
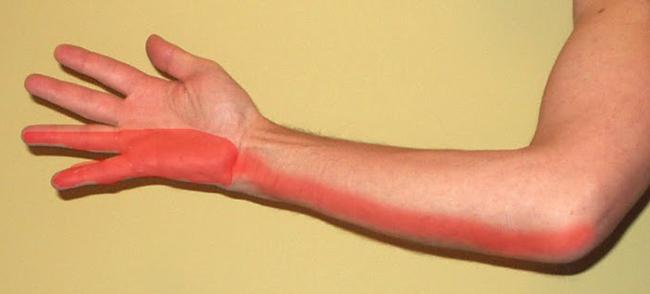
Синдром кубитального туннеля является относительно распространенным заболеванием, затрагивающим неактивных людей, которые физически не работают. Локтевой нерв представляет собой смешанный нерв, который содержит чувствительные волокна, несущие ощущения от руки к мозгу (прикосновение, давление, тепло, холод, боль) и моторные волокна, которые передают импульсы от головного мозга к мышцам руки.
Кубитальный канал — это пространство, ограниченное костяным выпячиванием локтя, с одной стороны, и сплошной соединительной оболочкой — с другой. Этот туннель проходит через локоть и проходит от руки к предплечью. Вначале нервный сосуд сжимается, и кровоснабжение уменьшается, а потом происходит дегенерация нерва.
Принцип лечения

При первых симптомах синдрома необходимо госпитализировать больного
Терапия проводится только в стационаре. Появление хотя бы одного тревожного симптома на фоне терапии нейролептиками является поводом для срочной госпитализации пациента.
В первую очередь следует отменить препараты, которые спровоцировали развитие синдрома. Затем применяют симптоматическую медикаментозную терапию. Пациенту вводят лекарства, уменьшающие гипертонус мышц и снимающие нервное возбуждение. Как правило, в самом начале проводится лечение препаратами группы бензодиазепинов, которые уменьшают неврологические проявления нарушения.
Первые дни пациент находится в отделении интенсивной терапии под постоянным наблюдением медицинского персонала. Это необходимо для того, чтобы врачи смогли вовремя принять меры и среагировать на ухудшение состояния на фоне симптоматической терапии.
Обязательно проводятся меры для нормализации водно-электролитного баланса. Пациенту необходимо нормализовать температуру тела и обеспечить полноценное питание
Важно восполнить потери жидкости, так как обезвоживание усугубляет общее состояние пациента. С этой целью используют специальные белковые растворы для внутривенного введения
Обязательно проводится детоксикационное лечение для выведения нейролептиков из организма.
В зависимости от точной симптоматики пациенту могут быть показаны препараты для нормализации давления и средства противоаритмического действия.
Опасным осложнением нарушения является отек мозга. В палате интенсивной терапии проводятся меры для предотвращения такого осложнения, поэтому больному могут вводить диуретики.
Дополнительно назначают антибиотики для профилактики пневмонии, ноотропные средства для защиты головного мозга, устанавливается катетер для облегчения мочеиспускания.
Для устранения психических проявлений нарушения назначают транквилизаторы.
Специфическое лечение
Основное направление терапии – нормализация обмена дофамина с помощью специальных препаратов. Для лечения применяют Амантадин и Дантролен. Как показывает практика, эти препараты наиболее эффективны в терапии ЗНС.
Для устранения мышечной ригидности назначают Бромокриптин, так как это средство оказывает выраженное миорелаксирующее действие.
Терапия корректируется в зависимости от особенностей симптомов и реакции организма пациента на медикаменты. В среднем специфическая терапия занимает от 10 до 21 дня.
В тяжелых случаях, когда медикаментозное лечение неэффективно, применяют электросудорожную терапию. Это позволяет быстро устранить симптоматику и добиться устойчивого эффекта. По мнению некоторых специалистов, электросудорожная терапия наиболее эффективна в первые двое суток с момента появления первых симптомов нарушения.
Лечение
Лечение кубитального туннельного синдрома локтевого нерва преимущественно выбирается в пользу консервативных методов. В редких случаях может быть применена радикальная терапия в виде операции. Показаниями к ней является неэффективность консервативных способов лечения.
Консервативные методы лечения
Безоперационная терапия включает такие разновидности, как:
- Нестероидные противовоспалительные средства. Применяется для снятия воспаления и устранения болевых ощущений. Используются препараты в форме таблеток (капсул), инъекций, мазей (гелей): Ибупрофен, Мелоксикам, Диклак, Диклофенак, Ортофен, Нимесулид, Вольтарен, Фастум‐гель и др.
- Изменение режима труда. Ограничение двигательной активности пораженной конечности. Исключение всех движений, вызывающий дискомфорт (особенно задач, требующих сгибания руки в локте). При необходимости можно использовать фиксирующую повязку.
- Лечебная физкультура и массаж. ЛФК назначается не раннее, чем через месяц после начала заболевания при условиях положительной динамики. Следует постепенно возобновлять подвижность травмированной руки с помощью специальных упражнений (медленные вращательные движения, сгибание‐разгибание). Массировать конечность можно тоже не в острой фазе. Начинать с пальцев, продвигаясь вверх.
- Физиотерапия. Применяется для уменьшения боли в виде электрофореза с анальгетиками, криотерапии; для снижения отечности в виде магнитотерапии, дарсонвализации, электрофореза с сосудорасширяющими препаратами; для улучшения регенеративных процессов нервных тканей в виде ультразвука и лазеротерапии.
- Витаминотерапия. Применяются витаминно‐минеральные комплексы для повышения иммунитета, в целом, и укрепления опорно‐двигательного аппарата, в частности. Особенно в приоритете препараты с витамином В‐6, В‐1, В‐12, кальцием.
Лечение синдрома кубитального канала консервативными методиками может длиться 1–3 месяца. При своевременном обращении за медицинской помощью, эффект наступает в среднем в течение 2–4 недель.
Оперативное вмешательство
Нерезультативность безоперационного лечения, прогрессирование симптоматики, наличие грубых анатомических нарушений, запущенность заболевания – являются показаниями к хирургическому вмешательству. Это крайняя мера лечения туннельного синдрома локтевого сустава
Цель операции – устранить сдавление, восстановить канал и суставную поверхность.
Существует несколько вариантов оперативного вмешательства:
- Простая декомпрессия. Частично убирают утолщенную стенку самого канала или рассекают сухожильную дугу.
- Медиальная эпикондилэктомия. Удаляют часть надмыщелка для того, чтобы увеличить пространство канала.
- Транспозиция кубитального нерва. Вынимают из канала и незначительно перемещают нерв вперед. Его пересаживают в область между мышцей и подкожной тканью (передняя подкожная транспозиция) или под мышцу (передняя подмышечная транспозиция).
Синдром карпального канала: симптомы
Пациенты чаще всего жалуются на незначительное покалывание в области пальцев (обычно большого, указательного и среднего, где проходит зона иннервации), а также на боль в запястье при выполнении вращения кистью. После сна часто наблюдается онемение кончиков пальцев и неспособность двигать рукой какое-то время.
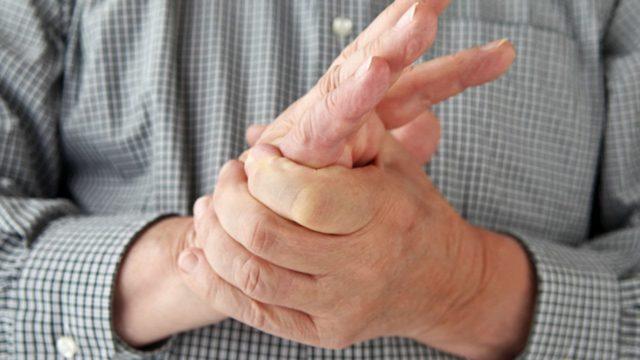
Точные симптомы и период их появления довольно индивидуальны, однако чаще всего проблемы начинаются с парестезии и легкого покалывания в зоне запястья
Для каждого человека течение болезни индивидуально. Основные признаки таковы:
- Предметы могут выпадать из рук помимо воли человека, часто наблюдается мгновенное «отключение» руки.
- Боль может затрагивать всю руку: предплечье, ладонь, локтевой сустав.
- Туннельный синдром кисти чаще затрагивает доминантную руку, но иногда присутствует и двухстороннее поражение.
- Потеря силы мышц, слабость в конечности, неспособность поднимать предметы, нарушение координации движений.
- Чувствительность кистей к погоде, постоянная смена их температуры. Это связано с плохой регуляцией сужения и расширения сосудов.
Хирургическое лечение
Если предпринятые меры не помогают справиться с симптомами, болезнь прогрессирует, или же изначально недуг был в такой стадии, что нельзя было помочь безоперационными методами, то проводят хирургическую операцию.
Хирургическое вмешательство при данном диагнозе выполняют двумя способами:
- Способ простой декомпрессии. Он заключается в том, что из канала убираются утолщенные стенки, а сухожилие разрезается. В ряде случаев такая операция может дополняться неполным удалением надмыщелка.
- Способ транспозиции нерва. Локтевой нерв извлекают из кубитального канала и помещают во вновь созданный канал. В зависимости от месторасположения нового направления различают несколько вариантов транспозиции. Выбор варианта перемещения нерва зависит от множества индивидуальных особенностей больного.
По статистике оба способа оперативного вмешательства дают одинаковые по эффективности результаты. Но первый способ считается более простым, а второй сложнее.
После проведенной операции локоть сначала находится полностью без движения, затем получает небольшую нагрузку, которую постепенно увеличивают. Время для полного восстановления локтевого сустава достаточно велико, для этого может понадобиться несколько месяцев. Нагрузку на руку можно давать не ранее, чем через полгода.

Хирургическое лечение заболевания
Синдром кубитального канала занимает первые позиции после туннельного синдрома среди аналогичных неврологических заболеваний. Поэтому нужно со всей серьезностью отнестись к появлению первых признаков заболевания и не пускать развитие его на самотек, а сразу же обратиться за помощью к врачу.
Лечение
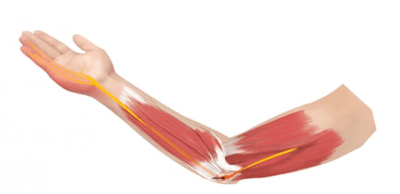 Естественно, процесс лечения будет определяться исключительно исходя из причин возникновения недуга. В случае, когда заболевание развилось из-за физического воздействия (травмы, особенно перелома), тогда скорее всего потребуется оперативное вмешательство, для восстановления целостности нерва, исходя из степени его повреждения.
Естественно, процесс лечения будет определяться исключительно исходя из причин возникновения недуга. В случае, когда заболевание развилось из-за физического воздействия (травмы, особенно перелома), тогда скорее всего потребуется оперативное вмешательство, для восстановления целостности нерва, исходя из степени его повреждения.
Если основной причиной является постепенное сдавливание нерва, тогда в первую очередь приступают к консервативным методам лечения (медикаменты, народная медицина) и только при необходимости, приступают к хирургическому вмешательству в виду неэффективности первого.
В случае разрыва локтевого нерва при переломах нерв сшивают. В таком случае, восстановить полноценные функции можно в среднем за полгода. Чем быстрее будет восстановлена его целостность, тем быстрее пройдет реабилитационный период.
Без операции
В качестве консервативного лечения используют нестероидные противовоспалительные средства, например:
- Мелоксикам;
- Диклофенак;
- Нимесулид;
- Ибупрофен и т.д.
 Такие средства не только уменьшают болевые ощущения, но и снимают воспаление и отечность. В качестве обезболивания можно дополнительно использовать пластырь с лидокаином (Версатис). Чтобы снять отечность, дополнительно применяют мочегонные средства:
Такие средства не только уменьшают болевые ощущения, но и снимают воспаление и отечность. В качестве обезболивания можно дополнительно использовать пластырь с лидокаином (Версатис). Чтобы снять отечность, дополнительно применяют мочегонные средства:
- Цикло-3-форт;
- L-лизина эсцинат и др.
Небольшой трофический и одновременно обезболивающий эффект способны предоставить:
- Мильгамма;
- Нейрорубин;
- Комбилипен;
- Нейровитан.
Чтобы улучшить нервную проходимость дополнительно рекомендуют Нейромидин.
В тех случаях, когда медикаментозные нестероидные препараты не дают должного эффекта, тогда стоит перейти к уколам анестетика и Гидрокортизона в ту область, где сдавлен нерв. Зачастую этот метод показывает большую эффективность.
В качестве консервативных методов также применяют физиотерапию. Электростимуляция мышц, электрофорез с разными медицинскими средствами и ультразвуковая терапия – вот те процедуры, которые считаются наиболее эффективными совместно с иглорефлексотерапией, лечебной физкультурой и массажем.
Оперативное вмешательство
 При тяжелых случаях и длительном игнорировании проблемы, восстановить функцию локтевого нерва можно только при оперативном вмешательстве. В таком случае, основной задачей является освобождение нерва от давления.
При тяжелых случаях и длительном игнорировании проблемы, восстановить функцию локтевого нерва можно только при оперативном вмешательстве. В таком случае, основной задачей является освобождение нерва от давления.
При синдроме кубитального канала зачастую применяется его пластика. В этом случае создается новый канал, в который перемещается нерв. Иногда достаточно иссечь небольшую часть надмыщелка.
Во время синдрома канала Гийона, хирург рассекает ладонную связку запястья над каналом, тем самым освобождая нерв.
Однако даже после успешного проведения хирургического операции, обязательно необходимо продолжить лечение с применением медикаментозных препаратов:
- обезболивающие;
- витамины;
- противоотечные;
- улучшающие проводимость и нервную трофику.
В редких случаях, при запущенной стадии и сильной атрофии мышц, полное восстановление чувствительных и двигательных функций не представляется возможным, поэтому очень важно обратиться к специалисту сразу, как только возникли первые симптомы недуга
Диагностика
Синдром Альперса – это патология, которая поддается диагностированию различными методиками:
Биохимический анализ крови (печеночные пробы, коагулограмма). Развернутое исследование позволяет увидеть нарушения в работе печеночных ферментов. На ранних стадиях болезни данное обследование не информативно, но при прогрессирующем синдроме Альперса дает исчерпывающую информацию о состоянии печени.
Биохимический анализ крови для диагностики заболевания
- УЗИ печени дает возможность оценить работу органа, перерождение его клеток, плотность.
- Электроэнцефалография (ЭЭГ). Данное исследование показывает нарушения ритмов и волн мозга, наличие спаек и очаговых нарушений.
- КТ или МРТ головного мозга. Самое информативное обследование, которое дает возможность получить снимки мозга в различных проекциях. Специалист видит патологические очаги, их размер, локализацию и здоровые окружающие ткани. Наблюдается прогрессирующая атрофия головного мозга с очагами пониженной плотности.
- Биопсия печени выявляет ее жировую перестройку, цирроз, пролиферацию желчных протоков.
- Идентификация генетических мутаций гена POLG1.
Причины возникновения
Зачастую болезнь проявляет себя как следствие травм в области локтя. Переломы плеча или предплечья, повреждение надмыщелка локтя, который связан с мышцами – сгибателями кисти и пальцев – любая из этих неприятностей может стать толчком к началу болезни.
Кроме того, нередко туннельный синдром развивается со временем и при отсутствии явных повреждений.
Факторы риска следующие:
- возраст более 40 лет;
- длительная работа за компьютером, когда локоть свисает с края стола;
- занятия профессиональным спортом (особенно теннисом).
Возрастные особенности людей, перешагнувших 40-летний рубеж, связаны с опасностью развития артритов и артрозов. Артриты – воспалительные заболевания суставов, артрозы – изменения в суставной ткани невоспалительного характера, приводящие к истончению сустава, появлению остеофитов. В обоих случаях возможно сдавливание нерва, в результате чего возникает болезненность и чувство онемения 4 и 5 пальцев кисти.
Программисты, писатели, журналисты, бухгалтеры и представители других профессий, предполагающих длительную работу с мышкой и клавиатурой, подвержены не меньшему риску: их рука находится в статичном положении долгое время.
Нерв пережимается. Отсюда появление первых симптомов заболевания. Работа без смены положения в течение нескольких часов подряд способствует появлению первых признаков туннельного синдрома.
По теме
Туннельный синдром
7 причин возникновения кистевого туннельного синдрома
- Наталия Сергеевна Першина
- 26 марта 2020 г.
У спортсменов в качестве факторов риска выступают постоянные однообразные движения.
Внимательно относиться к себе следует также водителям. Нередко они в процессе ожидания в пробках на дорогах кладут локоть на подлокотник. Если эта поза становится привычной, то не исключено раздражение нерва.
Иногда отмечаются случаи развития туннельного синдрома у женщин, находящихся в периоде климактерических изменений. К нему приводит перестройка соединительной ткани, начинающаяся под воздействием изменений в функционировании гормональной системы.
Существует еще один фактор риска – эндокринные заболевания (например, сахарный диабет). В поздних стадиях они также могут вызвать возникновение боли в локте, неприятные ощущения в области кисти и пальцев.
Лечение
Когда происходит лечение, сначала производится модификация нагрузки (смена режима) на более легкую, или вообще нулевую, если это возможно. На более тяжелых стадиях можно вводить корковый кубитальный канал, что приводит к потере отека и уменьшению компрессии нерва, что в свою очередь придает временные трудности.
При мягком развитии или начальной стадии локтевого туннельного синдрома, его можно лечить консервативно с помощью противовоспалительных препаратов и смены образа жизни. Когда не удалось добиться положительного результата при использовании консервативной терапии или при тяжелых клинических проявлениях, то пациент поддается хирургическому лечению.
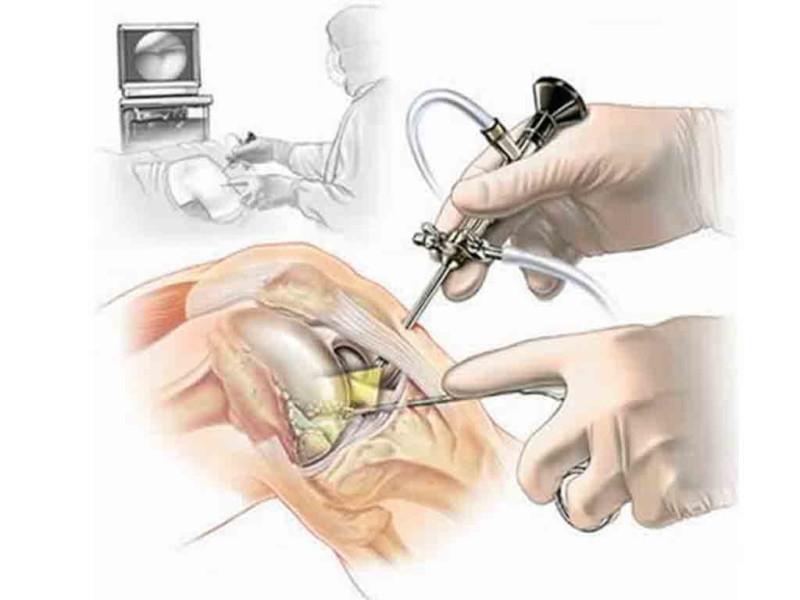
Операция обычно выполняется под местной анестезией с проведением ишимизации (специальное втягивание манжета, которое предотвращает приток крови в конечности). Цель операции — уменьшить давление окружающих структур на нерв. Операции с кубическим каналом – могут выполняться в несколько вариантов.
Самый простой способ — просто расслабить нерв в узком канале, скрыв соединительную ткань канала и освободив нерв. Зафиксировав его в шкиве, где он может растягиваться и сгибаться в локте. Другой вариант — освободить нерв, переместив его к передней части локтя. После перемещения нерв может быть помещен в гиподерму или вставлен между мышцами предплечья. Однако это более сложная процедура с большим риском осложнений. Операция может выполняться открыто или через эндоскоп.
Лечение синдрома
Выбор метода лечения синдрома кубитального канала зависит от текущего состояния пациента и тяжести течения патологического процесса.
Оперативное
Если пациент запустил болезнь, то справиться с ней ему поможет только операция. К радикальному лечению прибегают в том случае, если консервативные методики не дают положительного результата.
Оперативное вмешательство позволяет создать условия, при которых пострадавший нерв не будет сдавливаться.
При синдроме кубитального канала проводят следующие виды операций:
- Декомпрессия (позволяет увеличить пространство в канале и освободить нерв).
- Транспозиция нерва кпереди (смещение пораженного нерва).
- Медиальная эпикондилэктомия (купирование отдельной области надмыщелка с целью освобождения пространства).
Какому именно методу радикального лечения отдавать предпочтение, решает врач. Выбор операции напрямую зависит от тяжести болезни и сложности борьбы с ней.
После проведения хирургического вмешательства пациенту потребуется прохождение медикаментозного курса лечения, который основан на обезболивающих и противовоспалительных препаратах. В качестве вспомогательного лечения используется массаж.
Консервативное

С осторожностью назначают парацетамол беременным и в период лактации
Если человек с синдромом кубитального канала своевременно обратился к специалисту, то ему удастся ограничиться консервативным лечением. Чтобы справиться с заболеванием, необходимо в первую очередь изменить нагрузку на пораженный сустав. Его нужно стараться меньше разгибать и сгибать, чтобы снизить давление на защемленный нерв.
Болезнь принято лечить медикаментозно. Пациентам прописывают препараты таких групп:
- Противовоспалительные средства (Парацетамол, Ибупрофен).
- Препараты для восстановления миелиновой оболочки (Глицин, Копаксон).
- Витаминные комплексы (Нейромультивит, Мильгамма).
Врачи советуют комбинировать медикаментозную терапию с массажем. Он помогает справиться с мышечным напряжением в пораженной зоне. К тому же плавное массирование позволяет улучшить кровообращение в области сустава.
Если состояние пациента удовлетворительное, он может начать делать специальные упражнения, которые ускоряют выздоровление. Их рекомендуется выполнять в положении сидя. Локти при этом требуется держать под углом 90 градусов к поверхности стола или пола.
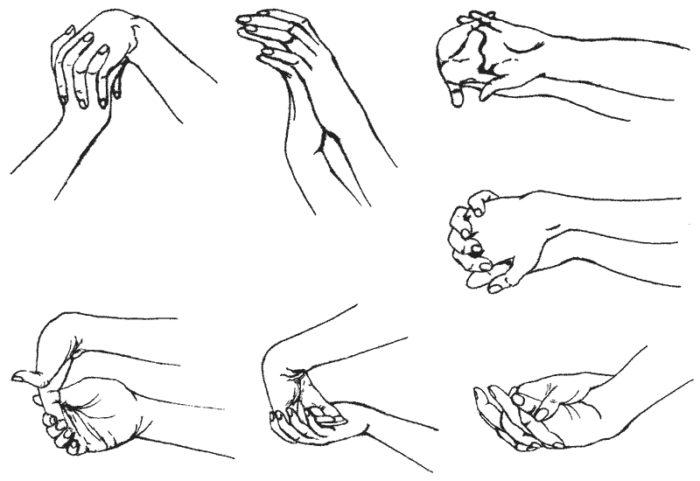
Комплекс ЛФК для лечения синдрома кубитального канала включает в себя следующие упражнения:
- Поочередное поднятие и опускание пальцев, совершение ими вращательных движений.
- Сдавливание фаланги пальцев на поврежденной конечности.
- Поочередное отведение пальцев в сторону.
Упражнения требуется выполнять даже при появлении боли. Она будет сопровождать пациента на протяжении всей тренировки.
Народное
Можно разными способами лечить синдром
При выборе мероприятий пациенты нередко обращают внимание на лечение народными средствами. Их можно использовать исключительно в качестве вспомогательных методов
Чтобы справиться с синдромом кубитального канала, можно применять следующие средства нетрадиционной медицины:
- Прикладывание свежих листьев капусты. Вместо них можно использовать листья лопуха или хрена.
- Прикладывание смеси из красной глины и уксуса.
- Растирание сустава медвежьим салом.
- Растирание больного места медовыми и спиртовыми составами.
- Прием отваров и настоев на основе кипрея, малины, зверобоя и душицы.
Прогноз выздоровления зависит в большей степени от времени обращения пациента к специалисту. На успешное выздоровление следует рассчитывать только тем больным, которые своевременно занялись лечением синдрома кубитального канала.
Запущенная форма патологии не дает возможности восстановить утраченные функции пораженной конечности. В лучшем случае пациента ожидает лишь частичное улучшение состояния. Даже оперативное вмешательство не способно им помочь полностью выздороветь. Большинство больных получают группу инвалидности по причине ограниченной трудоспособности.
https://youtube.com/watch?v=sr44X0bkAM0
Кто в группе риска: профилактика
В принципе, с такой проблемой может встретиться любой человек, но физические нагрузки и некоторые профессии приводят к этому чаще остальных причин. Чтобы избежать проблем, нельзя забывать о лечебной гимнастике, особенно тем, кто в группе риска из-за профессиональной деятельности. Благодаря этому удастся восстановить нормальное функционирование сухожилий и мышц.
Чтобы не попасть в группу риска, нужно стараться контролировать свою позу во время сна. Руки необходимо разгибать в локтях. Также необходимо отказаться от потенциально травматических движений. В случае, когда профессиональная деятельность или занятия спортом не могут положены на «алтарь здоровья», обезопасить себя можно при помощи использования эластических фиксаторов, что могут не ограничивать движения, но немного снимать нагрузку с сустава.
Помимо всего прочего, в качестве профилактики необходимо заниматься лечебной гимнастикой. Естественно, упражнения должны подбираться каждому человеку в индивидуальном порядке, но есть общие упражнения:
- нужно выпрямить спину сидя на стуле, в положении, когда обе руки вытянуты вперед. Теперь нужно по очереди начать сжимать и разжимать кисти рук. Достаточно 10-15 повторов;
- далее, не меняя положения, со сжатыми кулаками, начать их вращать в запястьях. Хватит 10-15 повторений;
- поменять положение и опереть плечо на спинку стула таким образом, чтобы рука беспрепятственно свисала к полу. Теперь нужно начать движения маятника рукой. Локтевой сустав должен максимально сгибаться и разгибаться. Достаточно 10-15 повторов.
Упражнения эффективны как в качестве профилактики, так и в восстановительный период после оперативного вмешательства.
Очень важно, как можно быстрее отправиться к специалисту, уже при первых проявлениях симптомов. Только в этом случае можно надеяться на быстрое лечение и восстановление всех функций сустава
Диагностика
Обычно диагностика туннельного синдрома не представляет особых сложностей. Пациенту следует обратиться к невропатологу, который:
- проведет визуальный осмотр;
- подробно расспросит больного обо всех проявлениях синдрома;
- выполнит ряд тестов.
Врач примет во внимание следующие факторы:
- возраст заболевшего;
- привычную профессиональную деятельность;
- наличие или отсутствие каких-либо травм в прошлом (даже если перелом или ушиб случился несколько лет назад).
Общепринятые тесты – это электронейромиография.
Проводится проверка функционирования мышц кисти. Если они работают неправильно — врач сразу заподозрит туннельный синдром.
Второе исследование касается функционирования мышц предплечья и плеча. Врач оценивает скорость протекания нервных импульсов. Если наблюдается замедление – это может указывать на наличие туннельного синдрома.
В некоторых случаях назначаются дополнительные исследования. Пациент будет направлен на МРТ либо на УЗИ. Это делается для уточнения диагноза и для исключения других патологий. Кроме того, врач проверит, не стали ли причиной развития туннельного синдрома остеофиты.
Обращение к врачу и тщательное обследование необходимы, поскольку не специалисты нередко путают туннельный синдром с различными невралгиями другого характера, с плекситами, радикулитом, артритами, остеохондрозом шейного отдела позвоночника.
Меры, направленные на улучшение состояния, в этих случаях будут иными. Поэтому самостоятельная постановка диагноза и попытки самолечения недопустимы, если есть желание добиться выздоровления.
Причины возникновения кубитального синдрома
Есть несколько причин, из‐за которых возникает синдром локтевого нерва:
- Анатомия и работа локтевого сустава. При сгибании в локте, нерв слегка удлиняется и может сместиться или зажаться костным надмыщелком, что может вызвать его раздражение. Врожденные аномалии строения верхней конечности так же относятся к этой группе причин.
- Профессиональный отпечаток. Систематическое нагружение локтя путем частого сгибания. Длительная опора на локоть, работа инструментами, преодоление сопротивления и другая специфическая нагрузка подвергают риску полноценную функциональность локтевого сустава и, как следствие, всей кисти. Среди профессий с подобным родом деятельности: спортсмены (особенно борцы и тяжелоатлеты), слесари, кузнецы, грузчики, офисные сотрудники, водители (с выставленным локтем в окно) и т.д.
- Травмы локтевых отростков. Трещины, переломы, кисты, костные шпоры, сильные ушибы могут изменить анатомическое строение туннельного канала и повредить локтевой нерв.
- Сопутствующие заболевания. Развитие синдрома возможно на фоне болезней, которые влияют на строение и функционирование костно‐суставно‐хрящевой системы. Среди таких: подагра, артроз, артрит, сахарный диабет, ревматизм, большие новообразования и др.